Режим питания после полутора лет
Существенные изменения претерпевают все системы организма, в том числе и пищеварение. Продолжается рост молочных зубов, завершающийся только к началу третьего года жизни. Увеличивается емкость желудка. Происходит дальнейшее совершенствование функции пищеварительных желез, печени и поджелудочной железы. В толстом кишечнике стабилизируется специфическая микрофлора, помогающая разлагать клетчатку, синтезировать витамины группы В и в то же время создающая угрозу еще не окончательно сформировавшейся барьерной функции кишечника. Совершенствуется способность не только различать, но и запоминать вкус различных продуктов и блюд. Вырабатывается четкий ритм принятия, переваривания и продвижения съеденной пищи, а также удаления отработанных веществ. Формируются основные навыки личной гигиены. Учет этих особенностей определяет правила вскармливания детей в четвертом полугодии жизни.
Детям в четвертом полугодии протирать пищу уже не обязательно. Ее надо хорошо разваривать, тушить и разминать вилкой. Жареные блюда в этом возрасте не показаны.
К концу второго года жизни напряженность пищеварения ослабевает. Рост емкости желудка как бы опережает требуемое количество пищи. Появляется возможность варьировать пищу в количественном отношении. Обед дается ребенку в несколько большем объеме. Так подготавливается способность организма получать в дальнейшем основную часть суточного рациона в первую половину дня.
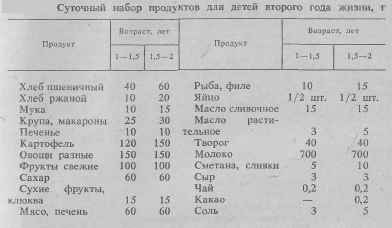
Следует принимать во внимание и качественную сторону питания. Первое, утреннее, и последнее, вечернее, кормления должны состоять из сравнительно легко перевариваемых блюд: овощное или фруктовое пюре и различные каши (150 г), изделия из творога. Запивать их можно кефиром, простоквашей, молоком (100 г). Всего на сутки ребенку второго года жизни полагается 700 г молока.
Обед должен состоять из трех блюд: жидкого протертого супа или борща в объеме 100 г (полстакана), сравнительно густого овощного пюре (70-80 г), мяса или рыбы (60 г) в виде паровой котлеты, фрикаделек или фарша из отварного мяса, печеночного паштета. На третье желательны фруктовые или ягодные соки, протертые фрукты и ягоды, компоты, изредка кисель (10 г), освеженный соком.
Помимо этого, детям четвертого полугодия жизни уже можно давать перед обедом закуски в виде салатов из овощей и фруктов, которые, конечно, должны быть натертыми (тертая морковь с яблоками, протертая вареная свекла со сметаной или лимонным соком, тертый огурец, очищенный помидор). Количество салата небольшое, 1—2 столовые ложки. Цель его — возбуждение аппетита и стимуляция пищеварения.
На полдник приходится обычно 10—15 % общего суточного рациона. Практически полдник сводится к молоку или кефиру (100—150 г) с печеньем (булочкой) и фруктовому или ягодному пюре (100 г). Допустимы творожные блюдца, если их нет в другие кормления. Общее ежедневное количество пищи варьируется в пределах 1100—1200 г.
Если детям более раннего возраста овощные пюре приготавливаются из картофеля, капусты, свеклы, моркови в равных частях, то в этот период можно варьировать состав овощей, учитывая вкусовые потребности ребенка. Однако не следует сводить овощные пюре только к картофельным. Большое содержание крахмала в картофеле затрудняет его переваривание, особенно при отсутствии других овощей. Суточную норму картофеля установить очень легко. Это две картофелины, приблизительно равные величине кулачков ребенка. Общее же количество остальных овощей на сутки — 150—200 г. Из них можно приготавливать сложные овощные пюре ежедневно или более простые, но разные по дням недели. В набор овощей, помимо белокочанной капусты, моркови, свеклы, следует включать репу, зеленый горошек, кабачки, цветную капусту, репчатый лук. Хорошо использовать в качестве овощного пюре специальные детские консервы. Двухсотграммоврй баночки пюре достаточно на два приема в течение дня или его можно дать повторно на другой день. Вскрытую баночку надо плотно закрывать крышкой и хранить в холодильнике.
Каши — одно из сытных блюд детского питания. Богатые крахмалистыми веществами, они перевариваются сравнительно долго и все это время пополняют организм энергией. Сейчас кашам отводится более скромное место в диететике, так как выяснено, что ряд злаков (пшеница, из которой изготавливают крупы манную, артек и другие, овес) содержит фитиновую кислоту, которая нарушает усвоение кальция из пищи, создавая, таким образом, предпосылки для возникновения и более тяжелого течения рахита. Включение в дневной рацион овощных блюд устраняет этот недостаток. Аналогично действует добавление в кашу изюма, чернослива, тыквенного пюре, повидла или джема. Каши вначале целесообразно варить на воде, с тем чтобы крупяные зерна хорошо разбухли, а затем добавлять молоко. Сочетание крупы с молоком приносит организму весь комплекс веществ, необходимых для его развития. Промытую крупу опускают в горячую воду и разваривают. Особенность приготовления каш /заключается в том, что разваривание крупяных зерен идет послойно и для полного размягчения их требуется определенное время: для манной крупы 20 минут, геркулеса — 30 минут, риса — 40—60 минут, гречки — 1 —1,5 часа, овсяной и перловой круп — 2— 2,5 часа. Сваренная таким образом каша усваивается не только легче, но и более полно. Масло в кашу добавляют перед подачей ее на стол.
Желательно в течение недели давать разные каши: один раз манную, два раза гречневую и геркулес, один раз рисовую. Можно изредка разнообразить меню пшенной, перловой, ячневой кашами и отварной вермишелью. Мусс из манной крупы должен даваться лишь как сладкое блюдо в завершение обеда или на полдник.
Первое обеденное блюдо (борщ, суп или щи) приготавливается, как правило, на мясном бульоне. Борщ или щи предпочтительнее, так как содержат больше овощей. Не следует увлекаться супами, вполне достаточно готовить их два раза в неделю. Первое блюдо ребенку второго года жизни приготавливается отдельно, а не заимствуется из общей кастрюли. Овощи для ребенка должны вариться дольше, размельчаться, а обычные для взрослых приправы (томатный соус, жареный лук, перец, лавровый лист и другие специи) не пойдут на пользу ребенку. Супы варятся обычно крупяные или с макаронами.
Необходимо включать в недельный рацион рыбный суп и иногда молочный. Рыбный суп должен приготавливаться из свежей или мороженой рыбы, но не из рыбных консервов, обильно сдобренных пряностями. Если для приготовления бульона берется мелкая Свежая рыба, его необходимо тщательно процедить перед закладкой овощей. Состав молочного супа может быть самый различный, но все супы практически равноценны. Поэтому молочный суп можно варить так, как принято в семье. Желательно давать ребенку молочный суп свежеприготовленным. Как и в кашу, молоко добавляется к концу варки.
Второе обеденное блюдо должно включать белковый компонент (в основном мясо, иногда рыбу или творог). Мясо (телятина, нежирная говядина или кролик, изредка курица) освобождается от пленок и костей, пропускается через мясорубку. Из этого фарша приготавливаются фрикадельки, тефтели, паровые котлеты и т. п. В некоторых случаях для фарша используется отварное мясо. Аналогично готовятся блюда из рыбы. Колбасные изделия (сосиски, сардельки, вареная колбаса даже постных сортов), копченая и соленая рыба недопустимы в диететике ребенка второго года жизни. В них много пряностей и солей, мясо довольно жесткое, а способность ребенка пережевывать пищу в этом возрасте еще недостаточная. В связи с этим при употреблении колбасных изделий, солений, копченостей, сала может возникнуть резкое расстройство пищеварения. Рыночный творог и клинковый сыр нельзя употреблять в пищу ребенка без предварительной тепловой обработки, так как может иметь место их бактериальное загрязнение при нечистоплотном приготовлении. Так следует относиться к любому творогу, не приготовленному собственными руками.
На десерт к обеду рекомендуются натуральные фруктовые соки, протертые фрукты и ягоды, детские фруктовые консервы, мусс, компот, изредка освеженный кисель.
К концу второго года жизни ребенку полагается 60— 70 г хлеба. Сюда включается 20 г черного или серого хлеба, 40 г белого хлеба и 10 г печенья. Хлеб — не только пищевой продукт. Жевание его способствует укреплению десен и зубов, тренирует рецепторы слизистой оболочки полости рта и глотки к ощущению твердых составных частей пищи. Следует избегать сдобных изделий, пирогов, изделий из песочного теста, так как сдоба включает в себя продукты, которые не рекомендуются в диететике детей второго года жизни.
Дети любят сладости, охотно тянутся к ним, и родителям порой трудно лишить ребенка сладкого. Пастила, зефир, мармелад, повидло, леденцы вполне допустимы как сладкий десерт, средство поощрения и праздничный подарок. В то же время шоколад, шоколадные конфеты и другие изделия с шоколадом давать детям первых лет жизни не следует, поскольку они излишне возбуждают нервную систему, часто являются причиной аллергических высыпаний на коже и слизистых оболочках, замедляют перистальтику кишечника.
Одни продукты (хлеб, картофель, фрукты, овощи, сахар, мясо, масло и молоко) должны даваться строго по норме каждый день, другие (крупа, рыба, яйцо, творог, сыр, сметана) можно употреблять не ежедневно, так как из суточной дозы их нельзя приготовить отдельное блюдо. Рыбные и творожные блюда даются несколько раз в неделю исходя из недельной нормы расхода продукта



Нарушение обмена веществ, связанное с экссудативным диатезом, может в отдельных случаях приводить к сбоям в нервной регуляции этих процессов. Нарушается ритм перистальтики бронхов, появляются кратковременные периодические спазмы бронхиальной мускулатуры, изменяется просвет бронхов, возникают определенные затруднения для движения выдыхаемого воздуха. Это проявляется своеобразными свистящими, скребущими оттенками дыхания, что служит внешним признаком астматического бронхита. Это состояние еще не бронхиальная астма, а только астматический компонент. Он ухудшает течение простудных заболеваний и требует внесения определенных коррективов в их лечение.
Избыточная продукция носовой и бронхиальной слизи, постоянно попадая в желудок, может вызывать или поддерживать хроническое воспаление слизистой оболочки желудка. Появляются признаки несварения пищи: отрыжка, тошнота, неприятное ощущение в подложечной области сразу после еды, беловатый налет на языке, урчание в животе. Дети теряют аппетит, становятся капризными, раздражительными и часто жалуются на кратковременные, непостоянные боли в животе. Эти боли вызываются спазмами гладкой мускулатуры кишечника.
Поражения слизистых оболочек моче вы водящих путей при экссудативном диатезе на втором и третьем годах жизни у одних детей проявляются лишь небольшими отклонениями в составе мочи, у других — учащенным болезненным мочеиспусканием. При обследовании таких детей выявляется поражение мочевого пузыря, почечных лоханок, т. е. картина пиелоцистита.
У некоторых детей с экссудативным диатезом в возрасте 2—3 лет могут внезапно возникнуть резкие отеки век или губ. Это так называемый ограниченный ангионевротический отек, связанный, как правило, с диетическими погрешностями.
У детей этой возрастной группы отмечаются дальнейшие изменения со стороны лимфатической системы. Наряду с периодическим набуханием шейных, подмышечных, паховых лимфатических узлов разрастаются лимфоидные элементы носоглотки, а также нёбные миндалины и аденоиды. На их поверхности образуются глубокие складки (лакуны), в которые попадают частички пищи. Эти складки краснеют, в них появляются гнойные пробки, иногда налеты. Часто повторяющиеся воспаления миндалин (ангины) страшны не только тем, что сопровождаются высокой температурой тела и болями в горле, но и тем, что, будучи постоянным очагом инфекции, аллергизируют организм.
В этом возрастном периоде простуда и пищевые погрешности — основные причины заболеваний. Поэтому особое внимание следует уделять длительному пребыванию детей на свежем воздухе, проведению закаливающих процедур. Одевать детей надо легко, перегревание для них не менее опасно, чем переохлаждение.
Диета при экссудативном диатезе должна соблюдаться так же строго, как и на первом году жизни. При злоупотреблении животными белками и жирами легко возникают обострения заболевания. Отсюда следует, что всякое переедание этим детям особенно вредно.
Детям с экссудативным диатезом, у которых отмечается склонность к задержке жидкости в подкожной клетчатке, нужно ограничивать употребление соли. Это вызовет естественное уменьшение потребности в питье.
Большое разнообразие продуктов питания на втором году жизни требует определенной их регламентации, чтобы не вызывать обострения экссудативного диатеза.
Исключаются из рациона яичный белок и мясо Птицы, поскольку они состоят из настолько мелких молекул, что могут частично проникать в неизмененном виде через слизистую оболочку кишечника в кровь и вызывать резкое обострение экссудативного диатеза. Морская рыба предпочтительнее, чем речная, так как богата йодистыми соединениями, уменьшающими воспалительные процессы. Растительное масло необходимо вводить в рацион питания детей с экссудативным диатезом не только для замены животных жиров, но и как носитель непредельных жирных кислот, выравнивающих нарушенный обмен веществ. Изредка можно использовать свиной нутряной жир.
Все овощи относятся к щелочным углеводам и прямо показаны как основной элемент питания детей с экссудативным диатезом. Надо лишь иметь в виду, что помидоры, как и томатный сок, могут вызвать обострение заболевания.
В картофеле, имеющем все свойственные овощам положительные качества, много крахмала, отрицательно влияющего на обмен веществ у детей с экссудативным диатезом. Поэтому молодой картофель, в котором крахмала еще немного, может употребляться без ограничений. Одна зрелая картофелина величиной с кулачок ребенка переносится им без особого вреда.
Изделия из пшеничной муки высших сортов, манную и рисовую крупу лучше заменить изделиями из пшеничной и ржаной муки грубого помола. В такой муке имеется примесь отрубей, богатых растительными ферментами, витаминами, минеральными солями. Отруби улучшают усвоение крахмала и действуют противоаллергически.
Усвоению крахмала помогают пивные и пекарские дрожжи. В них содержится витамин В6, который входит в состав соединений, разрушающих биологически активные вещества, выделяющиеся при аллергических реакциях.
Яблоки, груши, крыжовник и слива нормализуют обмен веществ, изгоняют задержавшуюся в организме воду, помогают бороться с инфекцией, улучшают пищеварение. Сок вишни и черной смородины губительно действует на некоторые вирусы. Растительные пигменты (флавины) этих ягод улучшают дыхание, повышают тонус организма. Кроме того, в них много витаминов С и Р, которые способствуют уплотнению сосудистой стенки, повышают невосприимчивость организма к инфекциям, улучшают обменные процессы. Противопоказаны земляника, клубника, апельсины, мандарины, виноград и бананы, а также соки, джемы и варенья из них.
Мед детям с экссудативным диатезом следует давать, если они его переносят хорошо.
В последние годы отмечают, что избыток сахара в организме может вызвать обострение аллергического состояния, в связи с чем появились рекомендации о целесообразности замены детям с экссудативным диатезом половины суточного количества сахара ксилитом или сорбитом.
В этот период очень важно вести «пищевые» дневники, где отмечается, что съел ребенок и какова его реакция на новые пищевые продукты.
Профилактика рахита должна проводиться так же тщательно, как и на первом году жизни. В осенне-зимний период необходимо проводить курсы ультрафиолетового облучения, сочетая их с гимнастикой.
Частота посещения детской поликлиники с детьми, страдающими экссудативным диатезом, в этот период зависит от клинической картины заболевания, его обострений и бытовых условий. В самых благоприятных случаях таких детей надо показывать детскому врачу не реже одного раза в квартал.
У детей этого возраста нередко появляются на языке, губах и внутренней поверхности щек очажки поражения слизистой оболочки в виде небольших круглой формы язвочек, дно которых покрыто желтовато-серым налетом. Располагаются они на фоне покрасневшей и отечной слизистой оболочки. Это заболевание, называемое афтозным стоматитом, развивается вследствие поражения полости рта инфекцией. При нем всегда страдает общее состояние ребенка, иногда повышается температура тела, нарушается аппетит, ребенок не может принимать пищу.
Заболевание передается от больного ребенка к здоровому. Поэтому заболевшего необходимо изолировать от других детей, выделить ему отдельную посуду, полотенце, игрушки. В первые дни, пока состояние ребенка значительно нарушено, лучше уложить его в постель. Кормить можно жидкой негорячей пищей 3—4 раза в день, чтобы не раздражать часто поврежденную слизистую оболочку. При обильных высыпаниях можно перед едой смазать губы, язык и десны обезболивающим средством, которое пропишет врач. Для кормления используют молочные продукты, хорошо протертые вареные овощи, разваренные каши, вермишель, омлет, яйца всмятку. Мясо и рыба даются в виде дважды пропущенного через мясорубку вареного фарша. Нельзя давать соленые и кислые блюда и продукты, ограничиваются сладости, так как они обостряют болезненные ощущения. В качестве питья, кроме воды, можно использовать отвар шиповника, нераздражающие фруктовые и ягодные соки.
При стоматите рекомендуется многократно полоскать рот ребенка дезинфицирующими растворами: перекисью водорода (2 столовые ложки 3 % раствора на 0,5 стакана поды), марганцовокислым калием (светло-розовый раствор), взбитым с кипяченой водой белком куриного яйца, содержащим лизоцим — вещество, обладающее бактерицидным действием (один белок на 0,5 стакана воды). Малышам, еще не умеющим полоскать рот, можно орошать его из резинового баллончика, не бывшего ранее в употреблении и хорошо промытого. Голову ребенка наклоняют при выполнении этой процедуры над тазиком.
Если у ребенка появились признаки поражения слизистой оболочки полости рта, следует сразу же обратиться к своему участковому врачу и не забыть сообщить о заболевании в то дошкольное учреждение, которое малыш посещает.
На втором году жизни повторяются (ревакцинация) прививки против дифтерии, коклюша, столбняка, а также против полиомиелита. Ревакцинация проводится через 1,5— 2 года после законченной трехкратной вакцинации. Драже вакцины против полиомиелита дается ребенку на втором году двукратно с интервалом в полтора месяца. Если у малыша имеются проявления аллергии, об этом нужно сообщить участковому детскому врачу, поскольку таких детей к профилактическим прививкам надо готовить специально.
Со второго и особенно с третьего года жизни сына или дочери возрастает роль отца как непосредственного воспитателя. Он обязан включиться в обучение их различным жизненным навыкам, являть собой пример для подражания.