Нозологический уровень оценки результатов лабораторных исследований
Клиницист должен знать, понимать и учитывать влияние условий забора, хранения, транспортировки проб биоматериала, а также биологической, аналитической и ятрогенной вариаций на результаты лабораторных исследований. С другой стороны, его важнейшая обязанность заключается в учёте влияния патологических факторов, определяющих отклонение результатов лабораторных исследований за пределы «нормальных величин» или референтных интервалов, то есть собственно анализ патологической вариации на нозологическом уровне оценки лабораторного результата. Для того чтобы делать выводы по данным патологических результатов лабораторных исследований на нозологическом уровне, клиницисту необходима дополнительная информация об особенностях этих тестов у пациентов различных групп. В частности, необходимы данные о степени патогно-моничности изменения величины лабораторного показателя для той или иной патологии, о чувствительности, специфичности и прогностической ценности результата лабораторного теста. Кроме того, необходимо знать критические величины результатов лабораторных тестов, при которых необходимы немедленные действия врача.
Нозологический уровень оценки результатов лабораторных исследований подразумевает наличие связи выявленных отклонений в анализах с определённой патологией.
Степень патогномоничности лабораторных отклонений весьма вариабельна, так как формы и выраженность самого патологического процесса существенно различны от одного случая заболевания к другому. Некоторые лабораторные тесты, тесно связанные с определённой функцией органа, ткани, организма, нарушенной патологическим процессом, носят практически избирательный характер.
Обнаружение в крови повышенной активности панкреатической а-ами-лазы свидетельствует о повреждении поджелудочной железы, поскольку этот изофермент может синтезироваться только в ней. Очень высока частота выявления в крови повышенной концентрации тропонинов Т и I при инфаркте миокарда (ИМ), поскольку эти белки играют важнейшую роль в функционировании сократительной системы сердечной мышцы. Пато-гномоничность отклонений результатов лабораторных анализов весьма показательна при генетически обусловленных расстройствах метаболизма (фенилкетонурия, галактоземия и др.).
Вместе с тем процесс установления диагноза несовершенен: в итоге клиницист может лишь предполагать, что диагноз верен, нежели утверждать это со всей определённостью. Раньше клиницисты выражали степень уверенности в клиническом диагнозе, предваряя его формулировку словами «исключается...» или «возможно...». В настоящее время всё чаще эта уверенность в диагнозе выражается через вероятности. Поэтому врач должен понимать статистическую суть диагностической ценности лабораторных тестов в различных ситуациях. Как правило, это помогает уменьшить степень неопределённости диагноза с помощью того или иного результата лабораторного теста, в ряде случаев убедиться в его неопределённости, а иногда — лишь осознать степень своей неуверенности.
Соотношение между результатом лабораторного теста и точным диагнозом схематически представлено на Рис. Результат теста может быть либо положительным (патология), либо отрицательным (норма), а заболевание может либо быть, либо отсутствовать. Возможны четыре варианта толкования результатов теста — два истинных и два ложных. Правильный ответ — это положительный результат при наличии заболевания или отрицательный в его отсутствие. Напротив, ответ ошибочный, если результат теста положительный (ложноположительный), хотя человек здоров, или отрицательный (ложноотрицательный), хотя человек болен.
Основные характеристики лабораторного теста — его диагностическая чувствительность и специфичность. Вероятность положительного результата диагностического теста в присутствии болезни называется чувствительностью метода, а вероятность отрицательного результата в отсутствие болезни — его специфичностью. Чувствительный тест редко «пропускает» пациентов, у которых есть заболевание. Специфический тест, как правило, «не относит» здоровых людей к категории больных. Практически эти характеристики лабораторных тестов определяют на основании статистического анализа массивов результатов клинико-лабораторных исследований и математически характеризуют интегральное влияние патогномоничности лабораторного показателя для определённой формы патологии. В осно-
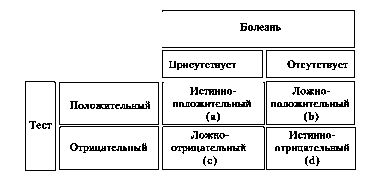
Рис. Соотношение между результатами лабораторного теста и наличием заболевания
Рис. Соотношение между результатами лабораторного теста и наличием заболевания
ву расчётов берут распределение результатов исследований в соответствии с данными, приведёнными в табл.. В большинстве случаев эти характеристики совпадают, будучи истинноположительными (болезнь есть и тест её подтверждает) или истинноотрицательными (болезни нет и тест её исключает). Однако результаты могут быть и ложноотрицательными (болезнь есть, но тест её исключает), и ложноположительными (болезни нет, но тест её подтверждает).
Таблица Критерии оценки результатов лабораторных исследований
Таблица Критерии оценки результатов лабораторных исследований

Для клинициста чувствительный тест особенно информативен в том случае, когда его результат отрицателен (то есть из больных исключает здоровых), а специфический тест наиболее эффективен, когда его результат положителен (то есть выявляет больных среди здоровых). Поэтому чувствительные тесты рекомендуют применять на ранних стадиях диагностического поиска для сужения его рамок, когда возможных вариантов много и диагностические тесты позволяют исключить некоторые, то есть сделать вывод, что эти заболевания маловероятны. Специфические тесты нужны для подтверждения (установления) диагноза, предположенного на основании других данных. Результаты высокоспецифического теста не должны быть положительными в отсутствие заболевания. Такие тесты необходимо применять, если ложноположительный результат может нанести пациенту вред. Например, прежде чем назначать пациенту со злокачественным новообразованием химиотерапию, сопряжённую с риском, эмоциональной травмой, необходимо морфологическое подтверждение диагноза, так как повышение концентрации маркёров опухоли и данные других методов исследования недостаточны.
Клиницист должен понимать, что диагностическая чувствительность и специфичность теста зависят от величины референтного диапазона, то есть выбора точки разделения, при использовании которой любая величина результата теста выше этой точки рассматривается как патология . Клинические цели могут влиять на выбор точки разделения. Если взять за позицию разделения точку «А», то тест будет иметь 100% чувствительность по отношению к болезни и очень низкую специфичность. Если использовать с этой целью точку «С», то тест будет иметь 100% специфичность, но очень низкую чувствительность. Поэтому для большинства тестов точка разделения («В») определяется референтным диапазоном, то есть диапазоном результатов теста, располагающихся в диапазоне +2S при средней величине «В». В некоторых случаях величину точки разделения изменяют в зависимости от целей исследования, что увеличивает или чувствительность, или специфичность.
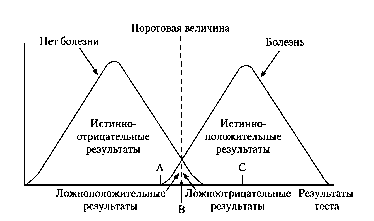
Рис. Гипотетическое распределение результатов теста среди здоровых и больных
Рис. Гипотетическое распределение результатов теста среди здоровых и больных
Чувствительность и специфичность исследования необходимо учитывать при решении вопроса о том, следует ли назначать данный тест. Однако если тест назначен и получены его результаты (положительные или отрицательные), понятия чувствительности и специфичности теряют смысл. Для клинициста теперь важнейшее значение имеет проблема — как велика вероятность того, что болезнь присутствует на самом деле, если результат теста положительный, или с какой надёжностью можно её исключить, если тест отрицательный. На эти вопросы можно ответить, используя ПЦПР и ПЦОР.
ПЦПР — вероятность наличия заболевания при положительном (патологическом) результате теста. ПЦОР — вероятность отсутствия заболевания при отрицательном (нормальном) результате теста. Знание предсказательной ценности (ПЦ) результатов теста позволяет врачу ответить на вопрос: «Какова вероятность того, что данный пациент страдает/не страдает определённым заболеванием, если у него результат теста положителен/отрицателен?»
ПЦ теста по отношению к определённой болезни (посттестовая вероятность) зависит не только от его специфичности и чувствительности, но и от распространённости самой болезни. ПЦПР по отношению к определённому заболеванию можно рассчитать по следующей формуле.
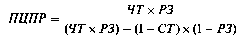
где: ЧЗ — чувствительность теста; РЗ — распространённость заболевания; СТ — специфичность теста.
Распространённость заболевания также называют претестовой вероятностью, то есть это вероятность выявления болезни до того, как стали известны результаты теста. Как оценить претестовую вероятность заболевания у пациента, чтобы вычислить ПЦ того или иного результата теста? Существует несколько источников информации: медицинская литература, архивы медицинских учреждений, личный опыт каждого врача.
ПЦ связана с референтной величиной и зависит от соотношения истинных результатов тестов (как положительных, так и отрицательных) и ложных. Чем чувствительнее тест, тем выше ПЦ его отрицательного результата (то есть возрастает уверенность врача, что отрицательные результаты теста отвергают наличие заболевания). Наоборот, чем специфичнее тест, тем выше ПЦ его положительного результата (то есть врач может с большей уверенностью считать, что положительные результаты теста подтверждают предполагаемый диагноз). Поскольку распространённость заболевания влияет на ПЦ теста, последняя неизбежно зависит от условий его применения. Если положительные результаты даже высокоспецифичного лабораторного теста получены в популяции с низкой вероятностью заболевания, то они окажутся преимущественно ложноположительными. Аналогично отрицательные результаты высокоспецифического теста, полученные в популяции с высокими шансами наличия заболевания, скорее всего будут ложно-отрицательными. Таким образом, интерпретация ПЦ положительного или отрицательного результата лабораторного теста меняется в зависимости от распространённости заболевания. Тест с высокой ПЦПР эффективен при обследовании контингента с высокой распространённостью патологии, например для больных в специализированном отделении стационара, тогда как при обследовании амбулаторных пациентов более полезен тест с высо
кой ПЦОР. Точно так же влияет на ПЦ теста степень вероятности диагноза (если вероятность диагноза низка, возрастает ценность теста с ПЦОР, если велика — более ценен тест с ПЦПР).
Взаимоотношения чувствительности, специфичности и ПЦ лабораторных тестов представлены на Рис.
Если представить себе популяцию, в которой ни у кого нет рассматриваемого заболевания, то все положительные результаты в такой группе, даже при очень специфичном тесте, будут ложноположительными. Следовательно, когда распространённость заболевания стремится к нулю, ПЦПР теста также стремится к нулю. Наоборот, если данная болезнь есть у каждого в исследуемой популяции, все отрицательные результаты даже высокочувствительного теста окажутся ложноотрицательными. Когда распространённость стремится к 100%, ПЦОР теста стремится к нулю.
Так, если назначать исследования для поиска феохромоцитомы у всех пациентов с артериальной гипертензией, то ПЦ теста с высокой ПЦПР окажется ниже, чем в случае назначения того же исследования пациентам с артериальной гипертензией с преимущественно пароксизмальным течением и сопровождающейся другими характерными проявлениями гиперкатехоламинемии. Проиллюстрируем приведённые рассуждения расчётами ПЦПР в отношении диагностики феохромоцитомы для метода определения в моче повышенной концентрации свободного норме-танефрина.
Феохромоцитому обнаруживают приблизительно у 0,3-0,7% (претестовая вероятность) больных артериальной гипертензией, а среди злокачественно текущих форм — у 10-15% [Дедов И.И., 1995]. Чувствительность метода определения свободного норметанефрина в суточной моче для диагностики феохромоцитомы составляет 89-100%, специфичность — 98% [Wallach J.M.D., 1996]. Первоначально рассчитаем ПЦПР для этого метода, если бы он был назначен всем больным с артериальной гипертен-зией. За чувствительность теста возьмём 90% (0,9), за распространённость — 0,5% (0,005).
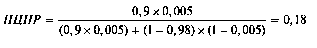
При расчёте ПЦПР для этого метода у больных со злокачественно текущими формами артериальной гипертензии за претестовую вероятность возьмем 12% (0,12).
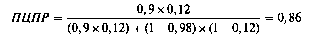
Приведённый пример показывает, что претестовая вероятность заболевания оказывает большое влияние на посттестовую вероятность (ПЦ). Из приведённых ниже данных (табл.) следует, что при использовании теста с 90% чувствительностью и специфичностью посттестовая вероятность может варьировать от 8 до 99% в зависимости от претестоввой вероятности. Более того, как только претестовая вероятность болезни снижается, то становится менее вероятным (посттестовая вероятность) то, что
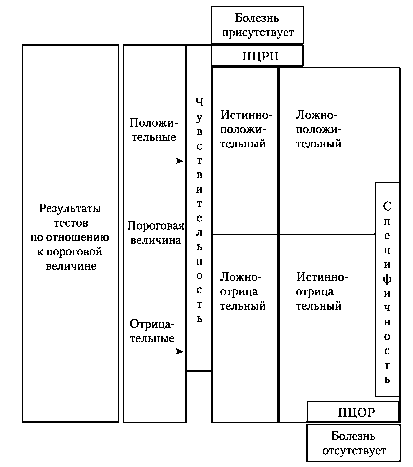
Рис. Взаимоотношения чувствительности, специфичности и ПЦ лабораторных тестов в матрице решения [по Gornall A.G., 1980]
Рис. Взаимоотношения чувствительности, специфичности и ПЦ лабораторных тестов в матрице решения [по Gornall A.G., 1980]
пациент с положительным тестом болен, и более вероятным, что результат теста является ложноположительным.
В своих исследованиях Р. Флетчер и соавт. (1998) показали, что, если назначить исследование простатического Аг (ПСА) для диагностики рака предстательной железы всем пожилым мужчинам, у которых отсутствуют какие-либо симптомы, а распространённость рака предстательной железы составляет 6-12% (претестовая вероятность), то посттестовая вероятность составит только 15% при концентрации ПСА 4 нг/мл (чувствительность 90%, специфичность 60%) и выше. При проведении исследования уровня ПСА в группе более высокого риска (с симптомами или вызывающими подозрение результатами пальцевого ректального исследования) с претес-
товой вероятностью 26% посттетестовая вероятность составила 40% при той же концентрации ПСА. Наконец, при определении ПСА у пациентов с обнаруженным узлом в предстательной железе при ректальном исследовании, наличием болей в костях, разрежением в костях при рентгенологическом исследовании претестовая вероятность составляла 98%, а посттестовая — 99%.
Таблица Влияние претестовой вероятности на посттестовую вероятность заболевания при использовании теста с 90% чувствительностью и 90% специфичностью
Таблица Влияние претестовой вероятности на посттестовую вероятность заболевания при использовании теста с 90% чувствительностью и 90% специфичностью
|
Претестовая вероятность |
Посттестовая вероятность |
|
0,01 |
0,08 |
|
0,5 |
0,9 |
|
0,99 |
0,999 |
Этот пример показывает, что претестовая вероятность оказывает огромное влияние на посттестовую и что исследования дают больше информации, когда диагноз действительно неопределённый (претестовая вероятность приблизительно 26%), чем при маловероятном (претестовая вероятность 6-12%) или почти несомненном (претестовая вероятность 98%) диагнозе.
Приведённые рассуждения показывают, что оценка претестовой вероятности является такой же важной частью процесса установления диагноза, как чувствительность и специфичность лабораторного теста. В связи с этим в клинической практике очень важно выбрать оптимальный метод исследования, так как тест с более низкой чувствительностью и специфичностью у опытного врача (на основании личного опыта у него высокая претестовая вероятность) может обладать такой же посттестовой вероятностью, что и тест с большей чувствительностью и специфичностью у менее опытного клинициста.
Продемонстрируем это на примере диагностики острого панкреатита. В табл. приведены чувствительность и специфичность основных тестов, используемых для диагностики острого панкреатита.
Таблица Чувствительность и специфичность лабораторных тестов для диагностики острого панкреатита
Таблица Чувствительность и специфичность лабораторных тестов для диагностики острого панкреатита
|
Лабораторный тест |
Чувствитель-ность,% |
Специфич-ность,% |
|
Общая а-амилаза сыворотки крови |
83-95 |
88 |
|
Панкреатическая а-амилаза сыворотки крови |
92-95 |
85-93 |
|
Липаза сыворотки крови |
86-94 |
96-99 |
|
Трипсиноген сыворотки крови |
92-100 |
75-87 |
|
Эластаза-1 сыворотки крови |
92-100 |
84-96 |
|
Трипсин-антитрипсиновый комплекс сыво- |
97-100 |
87-98 |
|
ротки крови | ||
|
Фосфолипаза сыворотки крови |
34-57 |
75-80 |
|
Трипсиноген II мочи |
88-98 |
93-97 |
Претестовая вероятность наличия у больного острого панкреатита (по заключению клинициста с учётом анамнеза, клинической картины заболевания, данных объективного обследования) может варьировать очень широко — от 7 до 59%, составляя в среднем 21% [Buchler M.W. et al., 1999]. Это значит, что острый панкреатит присутствует у 1 из 5 пациентов с подозрением на данное заболевание. С учётом этой (21%) претестовой вероятности наличия заболевания (либо его отсутствия — 79%) и принимая во внимание чувствительность и специфичность представленных в табл. тестов, посттестовая вероятность острого панкреатита составит 65%, если она базируется только на положительном результате исследования общей амилазы в сыворотке крови (табл.). Данная посттестовая вероятность недостаточна для подтверждения диагноза острого панкреатита. В случае, если активность амилазы будет в норме, посттестовая вероятность составит только 6%. Показатели лучше для панкреатической амилазы и ещё лучше для липазы. Если активность липазы в сыворотке крови выше нормы, вероятность острого панкреатита достигает 86%, а при нормальной активности липазы она составит только 1,6%.
Активность липазы в крови остаётся повышенной более длительное время, чем общей амилазы и панкреатической амилазы. Таким образом, диагностическая эффективность исследования липазы при остром панкреатите значительно выше, чем любой из амилаз, начиная со вторых суток заболевания. При претестовой вероятности 50% и положительном результате исследования общей амилазы (чувствительность 83%), посттестовая вероятность острого панкреатита составит уже 87%.
Таблица Чувствительность, специфичность, ПЦПР и ПЦОР лабораторных тестов для диагностики острого панкреатита при претестовой вероятности 21% [Buchler M.W. et al., 1999]
Таблица Чувствительность, специфичность, ПЦПР и ПЦОР лабораторных тестов для диагностики острого панкреатита при претестовой вероятности 21% [Buchler M.W. et al., 1999]
|
Лабораторный тест |
Чувствительность,% |
Специфич-ность,% |
ПЦПР, % |
ПЦОР, % |
|
Общая а-амилаза |
83 |
88 |
65 |
6 |
|
в сыворотке крови | ||||
|
Панкреатическая а-амилаза |
95 |
93 |
78 |
1,4 |
|
в сыворотке крови | ||||
|
Липаза в сыворотке |
94 |
96 |
86 |
1,6 |
Приведённые примеры показывают, что претестовая вероятность заболевания оказывает большое влияние на посттестовую вероятность. Несколько тестов, проведённых параллельно, обеспечивают, как правило, более высокую чувствительность, а следовательно, и большую ПЦОР при данной патологии, чем каждый тест в отдельности.
Таким образом, ПЦ лабораторного теста (посттестовая вероятность) — наиболее адекватная характеристика для интерпретации его результатов. Она определяется не только чувствительностью и специфичностью теста, но и претестовой вероятностью. Обычно для того, чтобы получить достаточно надёжный диагноз, приходится использовать несколько лабораторных тестов параллельно или последовательно.
Использование приведённых подходов к оценке результатов лабораторных исследований существенно усиливает методический уровень клини
ческой практики, помогая точнее оценить вероятность наличия или отсутствия острого панкреатита у больного.
Другой путь оценки эффективности диагностического теста — использование отношений правдоподобия (ОП), которые обобщают ту же информацию, что и показатели чувствительности и специфичности, и могут использоваться для вычисления вероятности болезни (посттестовой вероятности) на основании положительного или отрицательного результата теста.
ОП для конкретного результата диагностического теста называют отношение вероятности данного результата у лиц с заболеванием к вероятности этого же результата у лиц без заболевания. ОП показывает, во сколько раз выше или ниже вероятность получить данный результат теста у больных, нежели у здоровых. Если оценка теста проводится дихотомически (положительный-отрицательный), то его способность различать больных и здоровых соответствует двум типам: один тип связан с положительным результатом теста, другой — с отрицательным.
ОП положительного (ОППР) или отрицательного (ОПОР) результата рассчитывают следующим образом
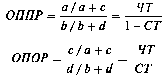
где: ЧТ — чувствительность теста; СТ — специфичность теста.
Величины ОП можно найти в учебниках, медицинских журналах и компьютерных программах (табл.) или рассчитать по приведённым формулам.
Таблица Примеры ОП для некоторых тестов [Nicoll D. et al., 1997]
Таблица Примеры ОП для некоторых тестов [Nicoll D. et al., 1997]

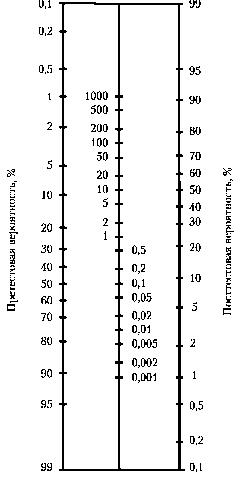
Наиболее простой способ расчёта посттестовой вероятности по претесто-вой вероятности (распространённости заболевания) и ОП — использование номограммы . Необходимо поместить линейку так, чтобы её край прошёл через точки, соответствующие величине претестовой вероятности и ОП, и отметить точку пересечения с линией посттестовой вероятности.
Посттестовую вероятность также можно рассчитать по следующей формуле:
посттестовые шансы = претестовые шансы х ОП.
Для использования приведённой формулы вероятности следует перевести в шансы. Шансы и вероятность (претестовая или посттестовая) содержат одну и ту же информацию, но по-разному выражают её.

Например, распространённость заболевания (претестовая вероятность) — 75% (0,75), следовательно, претестовые шансы составят:
Например, распространённость заболевания (претестовая вероятность) — 75% (0,75), следовательно, претестовые шансы составят:

В дальнейшем, зная претестовые шансы и ОППР/ОПОР, путём их перемножения можно получить посттестовые шансы наличия болезни, если тест положительный / отрицательный.
Например, врач предполагает, что у пациента вероятность ИМ составляет 60% (претестовые шансы 3:2), а активность MB-фракции КК (КК-MB) в сыворотке крови повышена (положительный тест). В табл. находим ОППР и ОПОР исследования КК-MB — 32 и 0,05 соответственно. Посттестовые шансы наличия ИМ составят: при положительном результате — 3 / 2 х 32 = 48 / 1 [посттестовая вероятность — (48 / 1) / (48 / 1) + 1 = 0,98 или 98%]; при отрицательном результате — 3 / 2 х 0,05 = 0,15 / 2 [посттестовая вероятность — (0,15 / 2) / (0,15 / 2) + 1 = 0,07 или 7%].
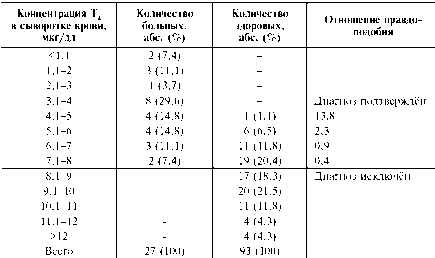
Главное преимущество ОП состоит в том, что они помогают выйти за рамки грубой оценки результатов лабораторного теста (либо норма, либо патология), с которой сталкивается клиницист, если оценивает точность диагностического теста, используя только понятия чувствительности и специфичности при единственной точке разделения. Однако для большинства лабораторных тестов достичь этого не удаётся. В подобных ситуациях положение точки разделения на непрерывном переходе между нормой и патологией устанавливают произвольно. ОП можно определять для любого количества результатов теста по всему диапазону допустимых значений. Очевидно, что наличие заболевания более вероятно при крайнем отклонении результата теста от нормы, чем в случае результата, близкого к границе нормы. При таком подходе клиницист получает информацию о степени отклонения от нормы, а не только о факте наличия или отсутствия болезни. При вычислении ОП внутри некоторого диапазона значений результатов теста под чувствительностью понимается уверенность врача при использовании конкретного результата теста для идентификации лиц с заболеванием, а не с той или иной степенью отклонения от нормы. То же относится и к специфичности. Обычно ОППР более 10 или ОПОР менее 0,1 позволяют вынести окончательное диагностическое решение. Значения ОППР в диапазоне от 5 до 10 и ОПОР от 0,1 до 0,2 дают умеренные основания для диагностического решения, а если они составляют 2-5 и 0,2-0,5 соответственно, то это мало изменяет вероятность наличия болезни у пациента. При ОППР и ОПОР от 0,5 до 2 вероятность наличия болезни у пациента практически не изменяется. Проиллюстрируем данные рассуждения на примере определения концентрации тироксина (T4) в крови для диагностики гипотиреоза (табл.).
Величины ОП для гипотиреоза наибольшие при низких концентрациях T4 и наименьшие — при высоких концентрациях. Наименьшие значения концентрации T4 (менее 4 мкг/дл) обнаружены только у больных гипотиреозом, то есть они наверняка подтверждают диагноз. Самые высокие
Отношение правдоподобия
Рис. Номограмма для определения посттестовой вероятности заболевания по претестовой вероятности и ОП [Nicoll D. et al., 1997]
Отношение правдоподобия
Рис. Номограмма для определения посттестовой вероятности заболевания по претестовой вероятности и ОП [Nicoll D. et al., 1997]
концентрации T4 (более 8 мкг/дл) у больных гипотиреозом вообще не наблюдают, то есть они исключают данный диагноз.
Таким образом, показатель ОП отвечает разумной клинической практике, когда при оценке вероятности заболевания больший вес придаётся крайне высоким (или низким) результатам теста, а не пограничным между нормой и патологией. ОП особенно удобно использовать для определения вероятности наличия заболевания, когда применяют несколько диагностических тестов последовательно.
Поскольку в клинической практике применяют лабораторные тесты, чувствительность и специфичность которых ниже 100%, вероятность наличия заболевания при использовании только одного теста часто определяется как не очень высокая и не очень низкая, между 10 и 90%. Как правило, получив такой результат, врач не может прекращать диагностический поиск. В подобных ситуациях он старается значительно повысить или понизить вероятность обнаружения заболевания (посттестовую вероятность) и продолжает обследование пациента, применяя дополнительные тесты.
Когда проведено несколько тестов и результаты всех положительны (патологические) или отрицательны (нормальные), их смысл очевиден. Гораздо чаще бывает так, что результаты одних тестов положительные, а других — отрицательные. Тогда их клиническая оценка усложняется.
Существует два способа применения нескольких тестов: параллельный (несколько тестов одновременно, причём положительный результат любого из них рассматривается в пользу наличия болезни) и последовательный, с учётом результатов предыдущего теста. При последовательном подходе для установления диагноза результаты всех тестов должны быть положительны, поскольку в случае отрицательного результата диагностический поиск прекращается.
Несколько тестов назначают параллельно, когда необходима быстрая оценка состояния, например у госпитализированных больных при неотложных состояниях или же у амбулаторных пациентов, прибывших для обследования на короткое время. Примером параллельного назначения нескольких тестов одновременно может служить назначение исследования миоглобина, КК, ЛДГ: у больного с подозрением на ИМ.
Несколько тестов, проведённых параллельно, обеспечивают, как правило, более высокую чувствительность, а следовательно, и большую ПЦОР при данной патологии, чем каждый тест в отдельности. В то же время снижаются специфичность и ПЦПР теста. Таким образом, уменьшается вероятность того, что заболевание будет пропущено, но одновременно возрастает вероятность ложноположительных диагнозов.
Параллельное использование нескольких тестов особенно полезно в ситуации, когда нужен очень чувствительный тест, но реально доступны только несколько относительно малочувствительных. Благодаря параллельному использованию нескольких тестов повышается общая чувствительность. Платой за такое повышение чувствительности становиться обследование или лечение некоторого количества пациентов, у которых изучаемое заболевание отсутствует.
Последовательное применение нескольких диагностических тестов предпочтительнее в клинических ситуациях, при которых в быстрой оценке состояния больного необходимости нет, например в амбулаторной практике. Кроме того, последовательное применение диагностических тестов целесообразно, если встаёт вопрос о дорогостоящем или рискованном исследовании (например, инвазивном). Такой метод исследования обычно назначают только после положительных результатов применения неинва-зивных методов. Например, при высоком риске рождения ребёнка с синдромом Дауна сначала проводят исследование крови матери на а-фето-протеин (АФП), хорионический гонадотропин (ХГ), свободный эстриол, ингибин А, что повышает вероятность диагностики синдрома у плода до
Таблица Распределение концентраций T4 в сыворотке у пациентов с гипотиреозом и без него [Флетчер Р. и соавт., 1998]
Таблица Распределение концентраций T4 в сыворотке у пациентов с гипотиреозом и без него [Флетчер Р. и соавт., 1998]
76%, и лишь затем беременным предлагают амниоцентез [Wald N.J. et al., 1997]. Последовательное применение тестов по сравнению с параллельным уменьшает объём лабораторных исследований, так как каждый последующий тест учитывает результаты предыдущего. Вместе с тем последовательное проведение тестов требует большего времени, так как очередное исследование назначают только после получения результатов предыдущего.
При последовательном проведении тестов повышается специфичность и ПЦПР (посттестовая вероятность), но снижаются чувствительность и ПЦОР. В итоге возрастает уверенность клинициста в том, что положительный результат теста подтверждает наличие предполагаемой болезни, но одновременно возрастает риск пропустить заболевание. Последовательное применение тестов особенно полезно, когда ни один из доступных методов диагностики не обладает высокой специфичностью. Если врач собирается применить два теста последовательно, то эффективнее назначить сначала тест с большей специфичностью.
При последовательном применении тестов (А, В, С) ОП позволяют рассчитывать посттестовую вероятность заболевания с использованием результатов всех тестов: посттестовые шансы = претестовые шансы х ОП теста А х. ОП теста В х ОП теста С.
Таким образом, ПЦ лабораторного теста (посттестовая вероятность) — наиболее адекватная характеристика для интерпретации его результатов. Она определяется не только чувствительностью и специфичностью теста, но и распространённостью заболевания в популяции. Обычно для постановки достаточно надёжного диагноза приходится использовать несколько лабораторных тестов параллельно или последовательно.