Лечение аллергии народными средствами и методами
Аллергия к продуктам питания (пищевая аллергия) — нередкое явление. Особенно часто регистрируется у детей первых лет жизни. Но чем старше, тем чаще она снижается. Пищевая аллергия протекает по типу реакции замедленного типа, но чаще реакции немедленного типа. Как правило, эти реакции протекают с эпизодами зуда, крапивницы, отека Квинке. Могут быть и нарушения со стороны желудочно-кишечного тракта, развивающиеся после употребления в пищу молока, яиц, орехов, рыбы, цитрусовых, шоколада и других продуктов, являющихся аллергенами. Эти пищевые аллергены могут вызывать такие аллергические заболевания, как желудочно-кишечная аллергия, острая крапивница, диффузный нейродермит; иногда возникают круглогодичный ринит и астма. Необходимо помнить, что часто непереносимость пищи носит псевдоаллергический характер и вызывается пищевыми добавками и консервантами. Непереносимость пищевых продуктов может быть вызвана и дефицитом пищеварительных ферментов лактозы к коровьему молоку. Может быть дефицит сахарозы и других ферментов. Как известно, практически все пищевые продукты, исключая соль и сахар, в той или иной степени являются носителями аллергенов.
Коровье молоко — наиболее сильный и часто встречающийся аллерген, что особенно важно учитывать при питании маленьких детей. Пищевая аллергия вообще встречается гораздо чаще у детей, чем у взрослых. У детей развитие пищевой аллергии обычно наблюдается на фоне аллергического диатеза, при котором высока склонность к развитию аллергических реакций. При наличии пищевой аллергии к коровьему молоку необходимо помнить, что молоко входит в состав многих готовых продуктов (блюд, кремов, шоколада, мороженого и т. д.), поэтому при употреблении этих продуктов тоже может развиться аллергическая реакция.
Были случаи аллергии на молоко. «Смерть в колыбели», когда ребенок погибал от молочной пищи или молочной пыли, если остатки молока были на пеленках, а ребенка клали в колыбельку.
Куриное яйцо является также одним из ведущих пищевых аллергенов. При употреблении его даже в минимальных количествах возможны тяжелые аллергические реакции. Аллергенным является и желток яйца. Варка яиц уменьшает возможность аллергии, но не полностью. При наличии аллергии к куриному яйцу имеется перекрестная аллергия на другие виды яиц (утиные, гусиные). Очень важно помнить, что прививочные вакцины содержат незначительную примесь протеинов яиц. Этого бывает достаточно, чтобы вызвать у людей с аллергией к белкам яиц тяжелые, а иногда и смертельные реакции на введение, например, вакцины против гриппа. Помните, что даже варка каши в посуде, где варились яйца, даже если ее ополоснули, вызовет аллергическую реакцию.
Рыба, как морская, так и речная, а также различные рыбные продукты являются распространенными аллергенами. Термическая обработка мало влияет на антигенные свойства рыбопродуктов. Нередки аллергические реакции на вдыхание паров при приготовлении рыбы (варка, жарка). Возможна перекрестная повышенная чувствительность к корму для рыбок (дафниям).
Ракообразные — раки, крабы, омары — достаточно аллергены.
Зерновые продукты (пшеница, рожь, овес) вызывают повышенную чувствительность. Среди фруктов, ягод и овощей наиболее часто встречается аллергия к цитрусовым (апельсинам, мандаринам, лимонам). Желтые, красные, розовые овощи (помидоры, морковь) чаще вызывают аллергию.
Грибы, орехи, земляника, клубника — довольно сильные аллергены.
В возникновении аллергии большую роль играют улучшители продукта — пищевые добавки (красители, ароматизаторы, консерванты). Консерванты предотвращают рост микроорганизмов. Антиокислители, или антиоксиданты, замедляют окислительные процессы в жировых и масляных эмульсиях. Стабилизаторы хорошо сохраняют консистенцию. Разрыхлители делают выпечку более пышной. Эмульгаторы создают эмульсию и способствуют поддержанию однородности, например, крема или мороженого. Всемирная организация здравоохранения пропагандирует идею, что ни одна из разрешаемых к применению добавок не несет в себе опасности для здоровья. При этом как бы умалчивается окончание фразы: для абсолютно здорового человека. Но кто у нас, в реалиях современной цивилизации, может назвать себя абсолютно здоровым? Не зря в последние годы среди медиков и ученых ведутся горячие споры о крайней нежелательности некоторых добавок, применяемых повсеместно и широко. При пищевой аллергии очень важна доза аллергена.
Клиническое проявление пищевой аллергии весьма разнообразно и зависит от того, какой орган или система послужили местом взаимодействия пищевого аллергена с антителом. Наиболее часто изменения происходят в пищеварительном тракте, но достаточно часты при пищевой аллергии и поражения кожи.
Желудочно-кишечная пищевая аллергия
Гиперчувствительность желудочно-кишечного тракта у детей грудного возраста, боль и урчание в животе, рвота, понос, метеоризм, отсутствие аппетита. У детей старшего возраста — хронический гастрит, колит.
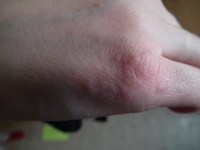
Кожная пищевая аллергия может проявляться экземой, крапивницей, отеком Квинке. Никакая лаборатория, никакой врач не поставит вам диагноза пищевой непереносимости. Лучше вы сами сделаете это с помощью метода исключения. Суть ее состоит в следующем: на некоторое время вы исключаете из рациона все подозреваемые продукты. Хотя нередко на основании косвенных признаков можно догадаться, какой продукт у вас вызывает аллергию. Единственный надежный метод диагностики заключается в исключении из рациона всех потенциально аллергенных продуктов питания по меньшей мере на 5 дней. Скорое всего это будут продукты, которые вы употребляете наиболее часто и на протяжении долгого времени. Поэтому, прежде чем приступать к подобному тестированию, подумайте о замене подобной пищи 5 дней? это минимальный срок, за который кишечник и система кровообращения освобождаются от принятой пищи. Однако в некоторых случаях это происходит и дольше. Если ваш кишечник работает вяло (например, вы страдаете запорами), то процесс очищения можно ускорить 12 дозами слабительного, которое следует принять перед началом соблюдения диеты. В качестве более полезной альтернативы, рекомендуемой абсолютно всем для улучшения очистки организма и получения более достоверных результатов 13 ежедневные утренние клизмы объемом 12 л. Это поможет избавиться от застарелых отходов, которые скапливались годами и давно превратились в помойку, постоянно отравляющую организм. Первый этап: ограничение продуктов.
Второй этап: постепенное возвращение продуктов в рацион (продукты должны тестироваться в чистом виде без соусов и специй).
После шести месяцев отказа от этого продукта вы можете попробовать его снова (если вы избавились от дисбактериоза и почистили организм).
Одно из сильных средств лечения аллергии. Мумие разводится в концентрации 1 г на 1 л теплой воды (хорошее мумие мгновенно растворяется без признаков мути).
Принимать утром один раз в сутки: детям 1—3 лет по 50 мл, 4—7 лет — по 70 мл; 8 лет и старше — по 100 мл раствора мумие.
Если аллергия очень сильная, нужно повторить прием днем, но дозу оболочки горла, приводящие к ночному храпу у самых маленьких детей, проходят в первые же дни лечения. Но нельзя довольствоваться этими быстрыми результатами. Необходимо провести курс лечения не менее 20 дней. Если принимать по 100 мл раствора (1 г—на 1 л) в день, то 1 г мумие хватит на 10 дней.
Авиценна рекомендовал проводить курсы лечения по 20 дней весной и осенью.
При бронхиальной астме особенно хорошо помогает мумие, растворенное в отваре солодки (лакричного корня). В 500 мл отвара солодки растворить 0,5 г мумие. Принимать отвар по 200 мл (детям до 8 лет порцию уменьшить) утром 1 раз в день. Отвар хранить в холодильнике. Через два дня готовить новый.
1. Аллергия на пыль, в том числе на книжную.
Золототысячник — 5 столовых ложек без верха, зверобой — 4 столовые ложки, одуванчик (корень) — 3 столовые ложки, хвощ полевой — 2 столовые ложки, кукурузные рыльца — 1 столовая ложка, шиповник (плоды толченые) — 4 столовые ложки.
Шиповник и корни одуванчика растолочь в ступе или провернуть через мясорубку. Весь сбор хорошо смешать.
1 столовую ложку сбора на 1,25 стакана воды, можно сделать сразу на 2—3 дня. В эмалированной кастрюльке залить этот сбор холодной водой вечером и дать настояться ночь. Утром поставить на огонь, довести до кипения (не кипятить). Укутать на 4 часа, процедить. Принимать 1 стакан в течение дня в 3 приема до еды (то есть по 1/3 стакана на прием). Хранить в холодильнике. Аллергия начнет выходить. Вначале будут затвердения в носу, потом на подбородке, на руках, ниже до ног с сильным зудом. Смазывать анестезирующей жидкостью «Меновазин». Через месяц начнется выздоровление. Лечиться 6 месяцев. Спиртного не принимать. Этот сбор хорош и для детей, когда у них аллергия как бы уходит внутрь и дети становятся сильно перевозбужденными. Бывает эта аллергия от нарушения обмена веществ из-за неправильного питания.
2. Крапива глухая (яснотка) (цветы). 1 столовую ложку цветов сухих или свежих на стакан кипятка. Настоять, укутав на 30 минут, процедить. Принимать по 1 /2 стакана 4—5 раз в день или по 1 стакану 3 раза в день в теплом виде.
Применяется при аллергической сыпи, при крапивнице, фурункулезе, экземе, золотухе как хорошее кровоочистительное средство.
3. Ряска маленькая. Спиртовая настойка. 1 чайную ложку свежей хорошо вымытой травы на 50 мл водки. Настоять 7 дней, процедить, отжать. Принимать по 15—20 капель в 1 /4 стакана воды 3 раза в день. Сухую ряску размолоть в порошок. Порошок смешать пополам с медом. Принимать по 1 пилюле весом 1—2 г 2—3 раза в день.
Применяется при витилиго как десенсибилизирующее средство, при аллергических заболеваниях, при крапивнице, ангионевротическом отеке (отек нервного происхождения).
4. Сельдерей пахучий. Отжать сок из свежего корня. Принимать по 1—2 чайных ложки 3 раза в день за 30 минут до еды. Иногда можно принимать настой: 2 столовые ложки измельченных корней настаивают 2 часа в стакане холодной воды, процеживают. Принимать по 1/3 стакана 3 раза в день до еды. Сельдерей (сок и настой) применяется при заболеваниях почек, подагре, аллергической крапивнице, дерматитах, как мочегонное, легкое слабительное.
Реакция на всевозможные раздражители, аллергены. Различают алллергены животного происхождения, растительного, химического, а также могут быть свет, тепло, холод, солнечные лучи.
Лечение: димедрол, дипразин, супрастин, тавегил и другие.
Народная медицина рекомендует:
Золототысячник — 5 столовых ложек, зверобой продырявленный — 4 столовые ложки, корень одуванчика — 3 столовые ложки, хвощ полевой — 2 столовые ложки, кукурузные рыльца — 1 столовая ложка, ромашка аптечная — 1 столовая ложка, плоды шиповника — 4 столовые ложки. 1 столовую ложку смеси залить 1/2 стакана воды, настоять 8 часов, довести до кипения (не кипятить!), укутать и настоять 4 часа, процедить и пить по 1/3 стакана 3 раза в день перед едой в течение полугода. Спиртное исключить. Готовый отвар хранить в холодильнике не более 3 дней.
Аллергия у детей.
Советует В. К. Тотров. Несколько яиц (лучше от домашних кур) тщательно вымыть жесткой щеткой с хозяйственным мылом, варить в течение 10 минут. Скорлупу очистить от пленки, просушить и перетереть в пудру (не в металлической посуде). Перед тем как дать ребенку, необходимо добавить несколько капель натурального лимонного сока.
Ребенку в возрасте 6 месяцев дают одну порцию порошка на кончике ножа, годовалому — две порции, в полтора года — три порции и т. д.
Процесс лечения длительный, но абсолютно безвредный. Порошок дают от 1 месяца до полного излечения.
Незаменимым лекарством от аллергии у детей В. К. Тотров считает серебряную воду, получаемую ионатором Кульского. Для наружного применения в одном литре кипяченой воды комнатной температуры должно быть растворено 25 мг ионов серебра. Вода применяется через день. После купания тело ребенка следует окатить серебряной водой, температура которой должна быть 30°С. Не вытирая, запеленайте ребенка. Процедура проводится перед сном.
Детям старше одного года можно давать по 1/2 стакана земляничного чая в день или по 1 чайной ложке отвара земляники 2—3 раза в день. Отвар готовят так: 200 г сухих листьев земляники заливают 400 г воды и кипятят, пока не останется половина жидкости.
Народные целители при заболеваниях аллергией советуют есть не слишком соленое свиное сало.
Лечение аллергических экзем. Корень одуванчика и корень лопуха измельчить в ступке и смешать. 2 столовые ложки смеси залить тремя стаканами воды и оставить на ночь. Утром кипятить 10 минут, затем настаивать 10 минут. Процедить и принимать по 1/2 стакана перед едой и на ночь (всего 5 раз в день).
ЧТО ТАКОЕ АЛЛЕРГИЯ?
Около 200 лет назад только некоторые ученые имели смутное представление об аллергии. В настоящее время почти каждый знает, что существует такая болезнь.
Летом на улице, когда ярко светит солнце и стоит жаркая, сухая, ветреная погода, можно увидеть людей, прячущих свои лица в носовые платки, чихающих, со слезящимися глазами. Неужели это простуда? В такую жару? Нет, это проявления аллергии на пыльцу определенных растений.
Придя к вам в гости и погладив прекрасного пушистого котенка или щенка, ваш друг, вроде бы без видимой причины, начинает сильно чихать, кашлять, у него появляются свистящее дыхание, хрипы, слышные на расстоянии. Вы в ужасе! Что с ним? Но через пару минут, когда ваш знакомый, достав из кармана ингалятор и вдохнув пару раз препарат, перестает тяжело дышать, вы понимаете, что у него аллергия на шерсть животных.
ПОЧЕМУ ТАК ПРОИСХОДИТ ?
Миллионы людей чувствуют себя прекрасно, наслаждаются теплым временем года, заводят в доме различных животных, а тысячи других вынуждены прибегать к мерам предосторожности в общении с животными, не выезжать на природу, к реке, на дачу. Считают, что аллергические заболевания поражают в среднем около 10% населения земного шара, причем имеются значительные колебания этой величины от 1 до 50% и более в разных странах, районах, среди отдельных групп населения. И прогнозы на будущее неутешительны. Да мы и сами это видим. Если раньше, около 15-25 лет назад, на крупный город приходилось приблизительно 10-15 специалистов-аллергологов, то сейчас почти в каждой поликлинике, больнице, в платном медицинском центре есть врачи-аллергологи, и они не сидят без работы. Видимо, потому, что аллергические заболевания приобрели такую актуальность в наше время, необходимо населению понять, что же такое аллергия, и при встрече с ней быть во всеоружии.
ИММУННАЯ СИСТЕМА и ЕЕ РОЛЬ В НАШЕЙ ЖИЗНИ
Многие из нас знают, что в организме существует иммунная система. Назначение ее - охрана и защита организма от различных инфекций, инородных тел, болезней. При такой защите у человека вырабатываются специфические защитные вещества, называемые антителами (иммуноглобулинами Е (IgE)). Они вступают в борьбу с инфекцией и побеждают ее, способствуя выздоровлению организма. Например, заболел человек гриппом. Что же происходит? У него появляется сильный жар, он начинает потеть, т.е. организм посредством иммунной системы борется с вирусом, и если эта защита достаточно сильна, человек поправляется.
При аллергии иммунная система начинает реагировать на самые безобидные вещества, попадающие в организм. Это пыльца различных растений, пыль, пищевые продукты и т.д. В результате вырабатываются IgE (иммуноглобулины), вступающие в специфические реакции (связь) с пыльцой, пылью, которые становятся для организма чужеродными аллергенами (антигенами). Эта связь осуществляется в определенных клетках, покрывающих поверхность слизистых оболочек носа, глаз, дыхательных путей, желудочно-кишечного тракта. Клетки начинают вырабатывать различные защитные вещества, называемые медиаторами аллергического воспаления. Основным из этих веществ является гистамин. Он накапливается в этих клетках, ткани набухают, и в этот участок тела человека устремляются из крови лейкоциты на борьбу с опасностью. В результате этой борьбы возникают симптомы аллергии: отек кожи, слизистых, различные высыпания, покраснения кожи, зуд, слезотечение, обильное отделяемое из носа и т.д., т.е. все то, что мы видим у больного в период обострения заболевания. Всемирно известный академик, основоположник аллергологии как науки в нашей стране Андрей Дмитриевич Адо писал, что «с общей биологической точки зрения аллергические реакции следует рассматривать, таким образом, как реакции, имеющие в равных соотношениях и разрушительные, и защитные черты...».
ОСНОВНАЯ ПРИЧИНА - НАСЛЕДСТВЕННАЯ ПРЕДРАСПОЛОЖЕННОСТЬ
Почему происходит этот сбой в системе защиты? Существует множество теорий, гипотез, о которых здесь нет смысла подробно рассказывать. Из всех направлений можно выделить главное, к которому склоняется большинство ученых и в нашей стране, и за рубежом. Это теория наследственной предрасположенности к аллергическим заболеваниям.
У 70% страдающих аллергией людей отмечены аллергические заболевания и у их родственников. Но остается еще 30% больных, которые не отмечают заболевания аллергией у близких. На вопрос, почему у них возникает реакция, ученые ответа пока не дают. Если один из родителей атопик (аллергик), его ребенок в 25% случаев может стать больным аллергией. Но не всегда так происходит. В отдельных случаях при разговоре с больным выясняется, что либо дедушка, либо бабушка, а иногда родные тети или дяди страдают этим заболеванием.
Вывод: по наследству, т.е. посредством определенных генов, передается предрасположенность к аллергии.
ФАКТОРЫ, ПРОВОЦИРУЮЩИЕ БОЛЕЗНЬ
Проявлению аллергии способствуют различные внешние и внутренние факторы. Это окружающая среда, определенная местность, где живет человек, пища, вода, прием лекарственных препаратов. Большую роль в развитии реакции играет наличие очагов хронических инфекций в организме: тонзиллита, ринита, отита, кариеса, хронических воспалительных заболеваний печени, желудка, почек, поджелудочной железы.
Особенно нужно обратить внимание на наличие хронического колита и дисбактериоза кишечника, которые в большинстве случаев не беспокоят больных болевым синдромом или расстройством стула, но являются важным фактором в развитии кожных проявлений (крапивницы, нейродермитов, очаговых аллергических дерматитов).
Особенно подвержены воздействию аллергенов люди с ослабленной иммунной системой, в период полового созревания, во время беременности. На развитие аллергических реакций влияют вредные привычки, такие как курение, алкоголь.
Немаловажную роль играют и стрессовые ситуации, которым подвергается предрасположенный к аллергии человек. Видимо, при сочетании всех или некоторых из вышеперечисленных факторов предрасположенность реализуется в болезнь.
Но виды аллергии могут быть различными, Например, ваша мама страдает реакцией на пыльцу, а у вас развивается аллергия на споры грибов плесени или на шерсть животных. Ваши кровные родственники больны аллергическим ринитом, конъюнктивитом, а у вас развиваются кожные проявления в виде очагов хронического воспаления кожи или периодически появляющейся сыпи, кожного зуда.
ЧТО ТАКОЕ СЕНСИБИЛИЗАЦИЯ ?
Проявления аллергических заболеваний, именно истинной аллергической реакции, подчинены одному очень важному закону: при первом контакте с аллергеном клиническая картина заболевания не меняется. Например, впервые в жизни человек (с наследственной предрасположенностью) принял таблетку анальгина, и с ним ничего не произошло, не появилось зуда, сыпи. Спустя некоторое время (дни, часы, недели) ему вновь пришлось принять таблетку этого же препарата. И через 10-15 минут, а иногда и секунд, развивается аллергическая реакция. Это может быть и отек кожи, и высыпания или еще хуже - анафилактический шок, в результате которого больной теряет сознание, его давление резко падает -здесь уже нужны срочные реанимационные мероприятия. Что же произошло? Почему на первый контакт с препаратом реакции не происходит? Ответ прост: «В результате первой встречи с аллергеном развивается сенсибилизация - иммунологически обусловленное повышение чувствительности организма к данному аллергену (антигену)».
Происходит подготовка иммунной системы, накопление специфических антител (иммуноглобулинов), реагирующих на данное чужеродное вещество. А при повторном контакте с этим веществом происходит реализация аллергической реакции в виде вышеназванных симптомов.
ЛОЖНЫЕ АЛЛЕРГИЧЕСКИЕ РЕАКЦИИ
По мере развития аллергологии как науки при изучении различных типов аллергических реакций ученые пришли к выводу, что наряду с истинными существуют ложные аллергические реакции (псевдоаллергические). При развитии таких реакций иммунная система молчит, а организм реагирует на контакт с веществом выработкой большого количества гистамина, который вызывает появление сыпи, отека, зуда и т.д.
Например, человек, никогда в жизни не страдающий аллергией, не имеющий наследственной предрасположенности к ней, съедает не один, а целый килограмм апельсинов сразу. И через несколько минут или часов его тело покрывается сыпью, появляется сильный зуд. Здесь мы видим проявления ложной аллергической реакции, т.к. в ответ на употребление в пищу большого количества аллергенного продукта вырабатывается большое количество гистамина и развивается сходная с аллергией клиническая картина. Или человек впервые в жизни принял какой-либо лекарственный препарат, и у него через некоторое время (часы, минуты) появляются отек лица, кожные высыпания. Это опять псевдоаллергическая реакция, т.к. мы уже знаем, что на первый контакт с аллергеном организм не отвечает развитием клинической картины, нужны время и повторный контакт для реакции. Какие же существуют аллергены и почему они способны вызывать аллергическую реакцию?
ЧТО ТАКОЕ АЛЛЕРГЕНЫ И ИХ ВИДЫ
Аллергенами принято называть любые вещества, вызывающие в организме аллергическую реакцию.
В весенний, летний периоды, в жаркую сухую, ветреную погоду в воздухе содержатся миллиарды спор пыльцы различных растений.
Споры - это микроскопические капсулы, заполненные пыльцой. Основными критериями, по которым определяют аллергенность данной пыльцы, являются: ветроопыляемость растений, легкость, летучесть пыльцы, диаметр не более 35 мкн. И самое главное, что такие растения должны быть широко распространены в данном регионе. Для каждого региона аллергологами составлен так называемый пыльцевой календарь. Это дни, недели, месяцы, в которые наблюдается пик цветения определенных растений.
Для Саратова, Волгограда, Воронежа, Астрахани, Ростова, Москвы и их областей определены приблизительно следующие периоды:
I. Весенний (середина апреля до конца мая) - цветение таких деревьев, как береза, лещина (орешник), дуб, клен, тополь.
II. Летний (с начала июня до конца июля) - цветение полевых, злаковых трав: тимофеевки, овсяницы, ежи сборной, мятлика. В это же время цветет липа.
III. Летне-осенний (с конца июля до октября) - цветение полыни, лебеды.
СРЕДНИЕ СРОКИ ЦВЕТЕНИЯ ОТДЕЛЬНЫХ ДЕРЕВЬЕВ И ТРАВ
Название | Апрель | Май | Июнь | Июль | Август | Сентябрь | Октябрь |
Ольха | 12-19 |
|
|
|
|
|
|
Лещина | 13-17 |
|
|
|
|
|
|
Береза |
| 1-7 |
|
|
|
|
|
Тополь | 20-26 |
|
|
|
|
|
|
Ива, верба | 16-20 |
|
|
|
|
|
|
Вяз | с 20 по | 4 |
|
|
|
|
|
Дуб |
| 12-20 |
|
|
|
|
|
Клен |
| 2-10 |
|
|
|
|
|
Липа |
| 2-10 |
|
|
|
|
|
Ясень |
| 3-10 |
|
|
|
|
|
Сосна |
| 7-14 |
|
|
|
|
|
Злаковые травы |
|
| 10-30 |
|
|
|
|
Конопля |
|
|
| с 1 | по | 30 |
|
Лебеда |
|
|
| с 10 | по | 30 |
|
Амброзия |
|
|
| с 26 | по |
| 31 |
Полынь |
|
|
| с 20 | по | 30 |
|
Циклохена |
|
|
| с 15 | по |
| 31 |
ОСНОВНЫЕ СОРНЫЕ И ЗЛАКОВЫЕ ТРАВЫ, ВЫЗЫВАЮЩИЕ РАЗЛИЧНЫЕ АЛЛЕРГИЧЕСКИЕ ЗАБОЛЕВАНИЯ
Рис. Мятлик луговой. Род многолетних травянистых растений, кормовое растение
Рис. Тимофеевка луговая. Род одно- или многолетних растений семейства мятликовых (кормовое)
Рис. Ежа сборная. Род травянистых растений семейства мятликовых, кормовое растение

Рис. Лисохвост луговой. Род многолетних, реже однолетних травянистых растений семейства мятликовых, кормовое растение

Рис. Овсяница луговая. Род многолетних травянистых растений семейства мятликовых

Рис. Амброзия

Рис. Лебеда раскидистая
Рис. Райграс высокий. Кормовое растение семейства мятликовых
Рис. Полынь черная

Рис. Полевица побегообразующая. Многолетнее кормовое растение
ПЫЛЬЦЕВЫЕ АЛЛЕРГЕНЫ
Наблюдая за больными, страдающими сезонной аллергией, в частности на пыльцу, отмечено, что 25% всех больных не переносят пыльцу деревьев, остальные 75% - сорных и злаковых трав. Бич - это полынь, лебеда, следовательно, основной поток больных к врачу наблюдается во 2-й половине июля и до первых заморозков.
Аллергические заболевания, вызываемые пыльцой, чаще всего проявляются в виде аллергического ринита, аллергического конъюнктивита, аллергической (пыльцевой) бронхиальной астмы.
БЫТОВЫЕ АЛЛЕРГЕНЫ
К микроскопическим аллергенам, доставляющим массу страданий аллергикам, относятся плесневый грибок, домашняя и библиотечная пыль, перо подушки и т.д. Остановимся подробнее на характеристике важнейших из этих аллергенов.
Домашняя пыль содержит в себе массу частиц хлопка, бумаги, синтетических тканей, химических веществ (красителей), стиральных порошков, пластмасс, шерсть и перхоть домашних животных, перо домашних птиц. Но главным компонентом домашней пыли, вызывающим аллергию, являются микроклещи (постельные клещи). Они обязательная составная часть пыли в любой квартире, любом доме. Клещи не видимы глазом, т.к. имеют микроскопические размеры, но в развитии аллергии к домашней пыли аллергологи отдают им приоритет.
Библиотечная пыль содержит частицы бумаги, картона, а также материалов, используемых для обработки и оформления книг.
К грибковым аллергенам (микоаллергенам) относят антигены грибов, способных вызвать развитие аллергии. Чаще всего таковым является плесневый грибок. Это растение-паразит, не имеющее стебля, корня и листьев. Споры этого растения переносятся с воздухом , его много в домах, где есть сырые, теплые подвалы, где создаются идеальные условия для быстрого роста и размножения этого грибка. Грибковые аллергены являются причиной развития бронхиальной астмы, контактных аллергических дерматитов, иммунологических повреждений пищеварительного тракта, аллергических ринитов.
ЭПИДЕРМАЛЬНЫЕ АЛЛЕРГЕНЫ
К аллергенам животного происхождения чаще всего относят эпидермальные аллергены, яды перепончатокрылых и микроклешей.
Эпидермальные аллергены состоят из покровных тканей: перхоти, эпидермиса, частичек когтей, клювов, перьев, чешуи рыб. Аллергены могут содержаться в экскрементах, слюне, моче животных. Многие материалы содержат шерсть животных. Это подкладки, войлок, игрушки, изделия из мохера, мебельная обивка.
Из всех животных и птиц наиболее аллергенными являются лошади, кошки, собаки, морские свинки, кролики, куры, утки, попугаи.
Довольно часто аллергеном является корм рыб - высушенные дафнии и планктон, а также клопы, тараканы, мухи. В США аллергия к тараканам и продуктам их жизнедеятельности настолько распространена, что становится в один ряд с аллергией на домашнюю пыль и шерсть животных.
ЛЕКАРСТВЕННЫЕ АЛЛЕРГЕНЫ
Рассматривая различные лекарственные препараты, мы приходим к выводу, что практически все они могут вызвать аллергическую реакцию. Но эта реакция может быть как истинной, так и ложной (псевдоаллергической). Распознать, какой именно препарат вызвал у вас аллергическую реакцию, особенно если вы одновременно принимали несколько лекарственных препаратов, сможет только врач, и лучше, если это будет специалист-аллерголог. По способности вызывать проявления аллергии препараты располагаются в следующем порядке:
I группа - антибиотики: 1-я подгруппа - пенициллин и препараты, его содержащие (ампициллин, бициллин и т.д.).
Пенициллин содержится не только в лекарственных препаратах. При производстве определенных сортов сыра используется плесень, которая содержит пенициллин. Ранее на птицефабриках пенициллином лечили кур, в животноводстве - крупный рогатый скот, и при употреблении в пищу мяса у человека повышалась чувствительность к этому препарату (происходила сенсибилизация). В другом случае при грибковом поражении кожи, которое является хроническим, больной также сенсибилизируется препаратом, похожим по свойствам на пенициллин, который вырабатывает грибок при своем развитии на коже.
Важно знать, что при аллергии в любом ее проявлении лечение антибиотиками группы пенициллина категорически запрещается !
2-я подгруппа - стрептомицин. Высокоаллергенен и токсичен. В современной медицине препарат практически не применяется.
3-я подгруппа - левомицетин. Обладает общими свойствами (перекрестной сенсибилизацией) с синтомицином. Если у вас аллергия на левомицетин, не следует применять в лечении синтомицин и препараты, его содержащие.
4-я подгруппа - тетрациклин и его содержащие, Сюда входят такие препараты, как тетраолеон, олететрин, доксициклин.
5-я подгруппа - цефалоспорины. Антибиотики этой подгруппы сходны по строению с пенициллином и при назначении их больным аллергией на пенициллин вызывают аналогичную реакцию. К этой подгруппе относят кефзол, клофоран.
II группа - сыворотки. Ведущее место здесь занимает ПСС (противостолбнячная сыворотка). При проведении аллергопроб, о которых будет рассказано ниже, если выявляется сенсибилизация к перхоти лошади, ПСС вводить не разрешается, т.к. препарат готовится на основе лошадиной сыворотки. Это относится и к введению любой другой сыворотки.
Решать, чем заменить данный препарат, может только специалист.
III группа - ароматические амины. К этой группе относятся новокаин и сульфаниламидные препараты. Если выявлена аллергия на новокаин, то при анестезии, например у стоматолога, вы должны предупредить врача об этом, и тогда он заменит препарат на другой, не вызывающий аллергии.
Сульфаниламидные препараты включают сульфален, сульфадимезин, норсульфазол, бисептол, бактрим, септрим и т.д.
IV группа - пирозолоновые производные. Эту группу представляют аспирин, анальгин и препараты, их содержащие. Очень важно знать, если у вас аллергия к этим лекарственным препаратам, нельзя принимать никакие таблетки, которые хоть в минимальных дозах содержат аспирин или анальгин. Сейчас в аптеках появилась масса различных обезболивающих, жаропонижающих препаратов с непонятными для нас названиями, по телевидению идет большая реклама всевозможных, казалось бы, безвредных лекарств. Но больным лекарственной аллергией нужно быть очень осторожными, внимательными к выбору препаратов, необходимо предварительно посоветоваться с врачом, т.к. иногда самолечение может привести к серьезным осложнениям.
V группа - витамины группы «В». Если у вас есть реакция на прием этих препаратов, не рекомендуется лечиться кокарбоксилазой и АТФ, т.к. эти препараты имеют с витаминами перекрестную реакцию.
Лекарственная аллергия имеет различные клинические проявления: крапивница, отек Квинке, аллергические дерматиты и самое грозное проявление - анафилактический шок. Надо всегда помнить, что аллергия на лекарства - самое серьезное и непредсказуемое заболевание и без помощи врача здесь не обойтись.
ПИЩЕВЫЕ АЛЛЕРГЕНЫ
Рассмотрим последнюю группу - группу пищевых аллергенов. Практически все пищевые продукты обладают той или иной степенью аллергенности, исключая соль. Но в одних случаях употребление в пищу продукта вызывает истинную аллергическую реакцию, в которой принимает участие иммунная система, в других развивается ложная (псевдоаллергическая) реакция, которая сходна по клинической картине с истинной, но здесь запуск осуществляется большим количеством гистамина, вырабатываемого клетками организма.
Основные пищевые продукты, вызывающие истинные аллергические реакции.
Коровье молоко. Это наиболее сильный и часто встречающийся аллерген. Проблема аллергии к коровьему молоку особенно важна для питания маленьких детей. У них в связи с недостаточно развитой системой пищеварения, недостаточностью пищеварительных ферментов белки молока не полностью перевариваются и, попадая в кровоток, вызывают различные проявления аллергии. Чаще всего это кожные проявления в виде диатеза, дерматитов, хронических крапивниц. Наиболее аллергенно сырое молоко. Молоко входит в состав многих готовых пищевых продуктов (некоторые сорта хлебных изделий, кремы, шоколад, мороженое). Сгущенное и сухое молоко содержат все аллергенные белки. Если аллергическая реакция к коровьему молоку выявлена, можно заменить его козьим.
Яйца курицы известны как часто встречающийся пищевой аллерген. Описаны тяжелые реакции на минимальное количество съеденного продукта. Считается, что аллергены желтка и белка различны, поэтому некоторые больные могут безболезненно есть только белок или только желток. При варке яиц их аллергенность снижается. Аллергия к куриным яйцам часто сочетается с аллергией к мясу курицы.
Рыба может вызывать как истинные, так и ложноаллергические реакции. В связи с этим реакции на прием в пищу, а также на вдыхание паров рыбы во время ее приготовления бывают иногда тяжелыми, могут провоцировать приступ бронхиальной астмы, а в некоторых случаях и анафилактический шок. При высокой непереносимости не употребляют в пищу все виды рыбы, при избирательной - или морскую, или речную.
Несмотря на высокое содержание белка, мясо редко вызывает аллергию. Аллергенный состав мяса различных животных различен. Поэтому больные, страдающие аллергией к говядине, могут есть баранину или свинину. Известно, что у больных аллергией к конине выявляется повышенная чувствительность к лошадиной сыворотке, и на первое в их жизни введение противостолбнячной сыворотки у них может быть немедленная аллергическая реакция.
Пищевые злаки. Пшеница, рожь, пшено, кукуруза, рис, ячмень, овес часто вызывают реакцию. Отмечено, что у больных поллинозом с аллергией к пыльце злаковых трав (тимофеевка, ежа сборная, овсяница и др. ) бывает аллергия к пищевым злакам. В результате этого течение болезни становится круглогодичным.
Например, при постоянном употреблении в пищу хлеба появляется насморк, который сохраняется круглый год, или аллергический дерматит, который, если не убрать пищевой аллергенный продукт, в данном случае хлебные изделия, постоянно беспокоит больного появлением зуда, шелушения кожи. Необходимо также знать, что пшеничная мука входит в состав некоторых готовых мясных изделий: колбас, сосисок.
Овощи, фрукты, ягоды. Известно, что наиболее аллергенными являются земляника, клубника, цитрусовые (апельсины, мандарины, лимоны) При тепловой обработке аллергенность ягод снижается. К продуктам, вызывающим аллергию, относятся и косточковые плоды: вишня, абрикос, слива, черешня, персик и т. д. Орехи вызывают сенсибилизацию относительно часто. У больных, имеющих аллергию на пыльцу орешника, проявляется аллергия и на орехи. Кроме того, орехи широко применяют в кондитерской промышленности: они входят в состав тортов, пирожных, шоколада, различного печенья.
Мед содержит в себе пыльцу различных растений, деревьев, трав. Больным с аллергией к пыльце, с пищевой аллергией включать мед в пищу не следует, т.к. он вызывает обострение заболевания и в холодное время года, а если употреблять его часто, то заболевание аллергией становится круглогодичным (например насморк круглый год). Сильными аллергенными свойствами обладают красные помидоры. Они содержат в себе гистамин, и в каком бы виде вы ни употребляли томаты (свежие, томатный сок, томатную пасту), гистамин, попадая в организм аллергика, провоцирует аллергическую реакцию. Гистамин также содержится в консервах, колбасе «салями», некоторых видах сыра, шампанском, винах.
При пищевой аллергии врач назначает гипоаллергенную диету с учетом аллергенных свойств всех перечисленных продуктов.
ВИДЫ АЛЛЕРГИЧЕСКИХ ЗАБОЛЕВАНИЙ
Аллергены различного происхождения вызывают различные проявления заболевания: кто-то болеет поллинозом, кто-то аллергическим дерматитом, у кого-то возникает бронхиальная астма. Для того чтобы предположить, какое именно заболевание развивается у вас и вовремя обратиться к врачу, необходимо знать основные симптомы течения различных аллергических заболеваний.
Вот некоторые из них:
1)поллиноз;
2) аллергический ринит;
3) крапивница;
4) отек Квинке;
5) аллергический дерматит;
6) бронхиальная астма.
ПОЛЛИНОЗ (СЕННАЯ ЛИХОРАДКА)
Это аллергическое заболевание, вызываемое пыльцой растений и проявляющееся острым, внезапным изменением в слизистых оболочках, главным образом дыхательных путей и слизистой глаз. Больные поллинозом четко определяют месяцы и даже дни, когда внезапно появляется зуд слизистых, слезотечение, насморк, приступы чихания. Сезон обострения у одних больных длится с ранней весны до начала лета, когда цветут деревья и начинают цвести отдельные злаковые травы, у других больных с середины июля до холодов, когда цветут злаковые и сорные травы.
Важно отметить одну характерную особенность, отличающую поллиноз от простудного заболевания.
Ухудшение самочувствия возникает в определенное время суток. Это раннее утро и 5-6 часов вечера, когда концентрация пыльцы в воздухе максимальная. В жаркую ветреную погоду больным поллинозом лучше не выходить из дома, а в дождливую погоду, когда вся пыльца прибита к земле водой, гулять по улице - одно удовольствие, никаких проблем со здоровьем не возникает. С наступлением же холодной, морозной погоды, когда растения перестают выделять пыльцу, все симптомы заболевания до следующего сезона исчезают, и человек чувствует себя вполне здоровым. Так повторяется из года в год. Некоторые пациенты, попав к врачу на прием, доказывают, что ничего страшного с их здоровьем не происходит: «Ну почихал немного, потекло из носа - и все! Зачем лечиться?» Это серьезное заблуждение, которое иногда приводит к плачевным последствиям.
Любой поллиноз, который не лечится у специалистов, с течением времени может утяжелиться, а у некоторых перейти в бронхиальную астму - одно из грозных проявлений аллергии. Выехав с друзьями на природу, человек, страдающий поллинозом, не берет с собой лекарственных препаратов, «авось обойдется». Внезапно после привычных приступов чихания , слезотечения возникает чувство нехватки воздуха, появляется страх, невозможно нормально вдохнуть, выдохнуть, дыхание становится слышным на расстоянии. Это первый приступ бронхиальной астмы. Хорошо, если есть машина и вас смогут быстро увезти из этой местности и будет возможность немедленно обратиться в находящуюся поблизости больницу или поликлинику. А если это невозможно? Вот почему при появлении первых подозрений на развитие аллергической реакции визит к врачу необходим, чтобы вовремя предотвратить осложнения.
Аллергия может проявляться не только сезонно. В результате длительного аллергического раздражения в слизистой, тканях, сосудах происходят различные изменения. В частности, в носу могут образоваться полипы. Они представляют собой рыхлые, проникающие в носовую полость ткани. Полипы затрудняют носовое дыхание, препятствуют нормальному притоку и оттоку воздуха. В результате на слизистой могут накапливаться различные микробы, возникает хроническое воспаление уже не аллергического, а инфекционного характера.
КРУГЛОГОДИЧНЫЙ АЛЛЕРГИЧЕСКИЙ РИНИТ
Аллергия к домашней пыли, перу подушки, библиотечной пыли может проявляться в виде круглогодичного аллергического ринита. Течение болезни в этом случае зависит от длительности контакта с «виновным» аллергеном. Если при аллергии на пыльцу этот контакт ограничен несколькими неделями, то при круглогодичном он почти постоянен. Перерывы контакта на несколько часов (например при выходе на работу) недостаточны для обратного развития аллергической реакции, поэтому симптомы заложенности держатся довольно долго.
Улучшение самочувствия возможно только при длительном отсутствии в доме. Это могут быть отпуск, командировка и т.д. При таком течении заболевания слизистая оболочка носа становится очень чувствительной к малейшим изменениям температуры окружающей среды, особенно к холоду, а также к резким запахам, к табачному дыму и т.д. Все это не аллергены, но при соприкосновении с «больной» слизистой они могут вызвать обострение, усиление заложенности носа. Значит, они выступают не как истинные аллергены, а как провоцирующие обострение факторы окружающей среды.
КРАПИВНИЦА
Часто возникают аллергические проявления заболевания в виде высыпаний на коже. У аллергиков при употреблении в пищу какого-либо продукта или лекарственного препарата появляются высыпания, покраснения кожи, зуд. Например, при употреблении в пищу цитрусовых через некоторое время возникает зуд различных участков кожи, а при расчесывании на фоне покраснения появляется мелкая сыпь, немного приподнятая над уровнем кожи в виде волдырей. Эта сыпь располагается либо на ограниченных участках, либо покрывает кожу почти полностью. Такие высыпания называются крапивницей.
Крапивница является распространенным заболеванием - примерно каждый третий человек хоть раз в жизни перенес его. Но это не значит, что каждый третий - аллергик. Крапивница может быть проявлением как истинной, так и ложной аллергической реакции. Наследственная предрасположенность к истинной крапивнице отмечается в 25-56% случаев. Величина элементов колеблется от булавочной головки до гигантских размеров. Элементы могут располагаться отдельно или, сливаясь, образовывать фигуры с причудливыми очертаниями и фестончатыми краями. Длительность острого периода - от нескольких часов до нескольких суток. Если общая продолжительность крапивницы превышает 5-6 недель, то заболевание переходит в хроническую форму. На фоне высыпаний может возникнуть головная боль, нередко подъем температуры до 38-39°С. Но самое главное страдание доставляет мучительный зуд в течение дня, усиливающийся к вечеру. Если вовремя не начать лечение, то больные расчесывают кожу до крови, заносят инфекцию, в результате появляются гнойнички, и тогда уже заболевание труднее поддается лечению.
ОТЕК КВИНКЕ
Одной из форм крапивницы является отек Квинке (гигантская крапивница) - четко локализованный участок отека кожи. Часто отек Квинке развивается вместе с распространением сыпи и располагается на участках тела человека с рыхлой клетчаткой и слизистых оболочках. Это губы, веки, половые органы, слизистые оболочки полости рта, язык, мягкое небо, миндалины. Особенно опасен отек Квинке в области гортани. При развитии такого отека вначале больному становится трудно глотать, «что-то мешает» в горле, затем появляется охриплость голоса, «лающий» кашель, затруднение дыхания, возникает и нарастает одышка. При возникновении таких симптомов необходимы срочные реанимационные мероприятия в условиях стационара.
АЛЛЕРГИЧЕСКИЙ ДЕРМАТИТ
К кожным проявлениям аллергии относят и такое распространенное заболевание, как атопический (аллергический) дерматит, или нейродермит.
Считается, что от 50 до 75% детей, страдающих атопическим дерматитом, имеют в семье больных аллергией. Аллергический дерматит - болезнь раннего и молодого возраста. Чаще всего с самого рождения дети, предрасположенные к аллергии, имеют проявления на коже в типичных для дерматита местах.
Причин возникновения заболевания несколько. Большую роль в развитии дерматита играют несовершенство пищеварительной системы ребенка, недостаточность ферментов, дефицит определенных иммуноглобулинов, дисбактериоз кишечника (нарушение его нормальной микрофлоры).
Пищевая аллергия также важный фактор в развитии аллергического дерматита. Такие пищевые продукты, как яйца, цитрусовые, коровье молоко, ведут к обострению заболевания. Излюбленной локализацией высыпаний при нейродермите является кожа тыльной стороны кистей, локтевых сгибов, подколенных ямок, вокруг лучезапястных и голеностопных суставов, шеи, век, периоральной области, красной каймы губ. В этих местах кожа приобретает буро-розовую окраску, появляются высыпания в виде папул, пузырьков, они сливаются между собой. В дальнейшем кожа трескается, появляются мокнущие очаги, корочки. Все эти проявления сопровождаются сильным зудом, больной расчесывает пораженные места, присоединяется гнойная инфекция, может развиться температурная реакция.
Многие родители, да и некоторые врачи глубоко заблуждаются, говоря, что ребенок со временем «перерастет» и все симптомы болезни исчезнут сами собой. Любое, даже самое первое проявление диатеза у ребенка, предрасположенного к аллергии, уже является первым сигналом формирования аллергического дерматита. Поэтому необходимо как можно раньше обследовать его и начать соответствующее лечение.
БРОНХИАЛЬНАЯ АСТМА
Более подробно хотелось бы остановиться на определении понятия бронхиальная астма. В последние годы и, видимо, с каждым годом все больше людей подвергается серьезному испытанию - встрече с бронхиальной астмой. Выше уже было сказано, что астма может быть осложнением поллиноза, ринитов аллергического происхождения. Кроме того, астма может возникнуть и на фоне заболевания бронхитом, воспалением легких.
Проблема астмы сейчас остро ставится во всем мире наряду с проблемами болезней сердца, онкологических заболеваний. Как ни печально, но статистика случаев тяжелого течения бронхиальной астмы, смертельных исходов растет. Важной причиной здесь является не только тяжелое течение заболевания, но и подчас неправильное представление больного о своем заболевании, неумелое использование (не по назначению) лекарственных препаратов и недооценка своего состояния.
Для того чтобы понять и узнать, что же такое астма, необходимо иметь представление о том, как устроены наши бронхи и легкие.
При вдыхании воздух проходит носоглотку, затем попадает в трахею, а оттуда в бронхи. Бронхи в свою очередь делят на большие - главные и маленькие - мелкие, которые отходят от главных, как ветки от ствола. На конце «веточек» находятся мешочки «альвеолы» - это легочная ткань.
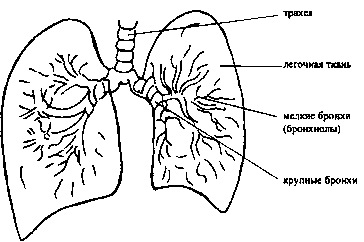
Рис. Строение бронхов и легочной ткани
В разрезе бронхи выглядят следующим образом: поверхность бронхов.

Рис. Прохождение воздуха через здоровые бронхи
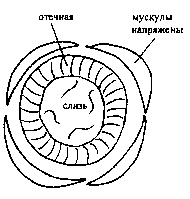
Рис. Узкий воздушный проход при приступе астмы
Слой бронхов, который соприкасается с воздухом, называется слизистым, или слизистой оболочкой бронхов. Он состоит из клеток, называемых реснитчатым эпителием, т.к. на поверхности этих клеток есть реснички, которые, двигаясь в такт входящему и выходящему воздуху, продвигают из бронхов все, что нужно удалить, - аллергены, микробы, пыль и т.д. Все это содержится в слизи, т.е. мокроте, которую откашливает больной. Второй слой, который лежит глубже, называется мышечным слоем. Мышцы сокращаются, просвет сужается, в нем скапливается много слизи, которая становится вязкой, густой и трудно отходит при кашле. Воздух через такие суженные просветы бронхов с трудом доходит до альвеол, и поэтому больной чувствует затруднение дыхания или удушье. Это состояние возникает внезапно через минуты, иногда секунды после воздействия аллергена, и поэтому у больного появляется чувство страха, боязнь задохнуться. Пытаясь облегчить состояние, больной принимает вынужденное положение, сидя, опираясь руками на край стола, и это положение приносит некоторое облегчение дыханию. Само дыхание становится хриплым, слышным на расстоянии, выдох свистящий. Это приступ бронхиальной астмы. Как уже было сказано, при приступе образуется большое количество слизи в бронхах. Это происходит потому, что организм старается оградить себя от проникшего аллергена. Густая слизь должна защитить клетки, отек бронха должен защитить глубокие слои, а спазм - затруднить проникновение аллергена в альвеолы.
У людей здоровых, не имеющих аллергической предрасположенности, такого не случается. Человек нормально, свободно дышит на открытом воздухе и в запыленном помещении. А у аллергика возникает реакция, которая рассматривается как воспаление в стенке бронха, причем аллергическое воспаление, которое происходит с участием иммунной системы, клеток-защитников, вырабатывающих медиаторы аллергического воспаления, в том числе и известный нам гистамин.
Таким образом, при приступе бронхиальной астмы происходит не только сужение бронхов, но и аллергическое воспаление в них. Это надо твердо знать и помнить всем страдающим бронхиальной астмой, потому что снятие приступа и лечение в дальнейшем опирается именно на эти 2 фактора Основным в лечении является воздействие на аллергическое воспаление. Аллергены, вызывающие развитие бронхиальной астмы, подразделяются на пыльцевые, бытовые, эпидермальные и пищевые. С ними вы уже подробно познакомились ранее.
Факторами, провоцирующими приступ, являются холодный воздух, физическая нагрузка, нервный стресс. Но одной из главных причин развития бронхиальной астмы остается, конечно же, наследственная предрасположенность. Многим страдающим бронхиальной астмой известно, что часто самыми неприятными, мучительными бывают ночные приступы удушья. Внезапно среди ночи человек просыпается от удушья, возникает сильный страх смерти, паника. Иногда больной не может заснуть всю ночь или засыпает под утро. Это отражается на его состоянии - снижается работоспособность, присутствует сонливость.
Почему же приступ удушья возникает ночью? В ночное время происходят изменения в организме, которые способствуют сужению бронхов. «Уменьшается выработка гормонов, которые поддерживают бронхиальное дерево в расправленном состоянии. С другой стороны, нервная система перестраивается по ночам таким образом, что создаются благоприятные условия для бронхоспазма. Поэтому для каждого больного астмой характерно снижение проходимости бронхов ночью. Обычно это происходит в 4-6 часов утра. Чем хуже вы себя чувствуете днем (при астме), тем хуже будет в утренние часы».
Нужно понять главное. Это серьезное хроническое заболевание, которое надо лечить не от приступа к приступу, а постоянно, контролировать ваше дыхание, ваше лечение в условиях поликлиники или стационара.
СБОР АНАМНЕЗА
При первой встрече с больным у врача возникает вопрос, истинны ли причины возникновения аллергии или они ложны? Поэтому основным в диагностике является сбор анамнеза.
Анамнез - это своеобразная анкета заболевания. Вначале врач-аллерголог выясняет, есть ли у больного наследственная предрасположенность к аллергии. Далее выясняется, каковы жалобы больного, как у него протекает данная реакция, не было ли ранее аллергической реакции на прививки, укусы насекомых, анафилактического шока. Если речь идет о приступах бронхиальной астмы, уточняется, как, когда развивается приступ - днем или ночью, что его провоцирует. Если это аллергия к домашней пыли, выясняется, как чувствует себя больной вне дома, например в отпуске, на даче. Если подозревается поллиноз, то уточняют время возникновения заболевания. Большую роль в определении болезни играет подробный расспрос больного: в каком доме он живет, каких животных держит, на какой постели спит, какие продукты употребляет в пищу. Кроме того, врач должен расспросить, есть ли у пациента хронические заболевания: ангина, ринит, сахарный диабет, ревматизм и т.д. У женщин надо выяснить, нет ли проблем с заболеваниями женской половой сферы. Главное внимание нужно уделять профессии больного, т.к. работа с определенными веществами, часто вредными для организма, способствует развитию аллергической реакции.
Видите, сколько информации должен получить аллерголог при первой встрече с больным! Это занимает много времени, и иногда в очереди слышны высказывания других пациентов: «Как долго врач принимает!» Но только при таком подробном расспросе больного можно уже на 70 - 80% поставить диагноз,
В процессе сбора анамнеза врач-аллерголог может поставить диагноз, но для уточнения, какие именно аллергены вызвали болезнь, используется аллергологическое обследование, которое включает в себя различные методы исследования.
КОЖНЫЕ ПРОБЫ (СКОРИФИКАЦИОННЫЕ, ПОДКОЖНЫЕ, АППЛИКАЦИОННЫЕ)
Самым распространенным является метод постановки кожных проб. Существуют различные кожные пробы: скорификацнонные, аппликационные, внутрикожные.
Скорификацнонные пробы. На кожу предплечья наносят в виде капель различные аллергены на расстоянии друг от друга, и врач или медсестра через каплю делают царапины так, чтобы не повредить кровеносные сосуды. Через 10-15 минут производится оценка проб. Если вокруг царапины появилось покраснение, волдырь определенных размеров, иногда с ответвлениями, «псевдоподиями», реакция на данный аллерген считается положительной.
Подкожные (внутрикожные) пробы. В этом случае шприцом вводятся аллергены под верхний слой кожи, также на расстоянии друг от друга. Результат оценивается аналогичным образом. Врач-специалист должен располагать полным набором стандартных аллергенов, приготовленных в заводских условиях, без осадка. Цвет от прозрачного до желтого в зависимости от вида препарата. Каждому аллергену, будь то домашняя пыль или пыльца трав, деревьев, должна соответствовать своя серия и сроки годности. В набор включаются аллергены как для диагностики, так и для лечения.
Аппликационные пробы. Здесь определенным веществом, которое подозревается как причина возникновения аллергии, смачивается кусок ткани или бинта, который прикладывается к предплечью и фиксируется. Результат проверяется через 15-20 минут, 5-6 часов, 1-2 суток. Положительной реакцией считается появление зуда, покраснения или волдыря на месте пробы.
ПРОВОКАЦИОННЫЕ ТЕСТЫ
В тех случаях, когда реакция на коже протекает бурно на месте каждого аллергена (ложноположительная), или наоборот клиника поллиноза есть, а кожные пробы «молчат», проводятся провокационные тесты. При этих тестах аллерген, предположительно вызывающий реакцию, закапывается на «шоковый орган», т.е. орган, который реагирует при аллергии, например на слизистую носа, если развивается аллергический ринит, или на слизистую век, если развивается аллергический конъюнктивит. Предварительно препарат разводят определенной жидкостью и начинают закапывать с максимального разведения. Положительной реакцией считается появление зуда, покраснения слизистой, слезотечения из глаз или слизистого отделяемого из носа.
ЛАБОРАТОРНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Из лабораторных методов исследования используют прежде всего общий анализ крови, чтобы оценить состояние больного. Если, например, обнаружится малое количество гемоглобина, это проявление анемии, если большое количество лейкоцитов, это проявление инфекции. Ну а наличие повышенного количества эозинофилов может говорить о наличии аллергического заболевания в фазе обострения. Существуют также клинические исследования крови на иммунограмму. В Центре Клинической Иммунологии, делают полный анализ, позволяющий судить о состоянии вашей иммунной системы. Это очень хорошая помощь в постановке полного диагноза заболевания и выявлении повреждения в определенном звене иммунитета. В Центре консультирует врач-иммунолог, который поставит диагноз с точки зрения дефекта в системе иммунитета и назначит соответствующее лечение в дополнение к основному лечению заболевания. При исследовании иммунограммы выявляется, например, избыток IgE, что говорит о немедленном проявлении аллергической реакции.
ВИЗИТ К ЦЕЛИТЕЛЮ - НЕ ВЫХОД ИЗ ПОЛОЖЕНИЯ
К сожалению, сейчас мы наблюдаем в лечении больных несерьезное их отношение к своему здоровью. Это встречается на каждом шагу. Аллергики, игнорируя советы специалистов, обращаются за помощью к различным целителям, знахарям, «всевидящим». Кто из нас (положа руку на сердце) не пил заряженную воду или не мазался кремом, заряженным по телевизору. Многие, собрав последние деньги, устремляются к целителям, в надежде на 100%-ное излечение от всех болезней. Чем привлекают «всевидящие» больных людей? Внушением, что через 10-15 сеансов вы полностью исцелитесь! А курс лечения стоит недешево. И больной, порой отдавая последние копейки, идет на свет горящей свечи. И потом, спустя время, когда заболевание вновь обостряется, принося еще больше страданий человеку, он бежит к врачу. А если бы вы пришли раньше и бесплатно получили консультацию, прошли обследование и лечение? Кому было бы хуже? Надо избавиться от ошибочного мнения, что если заплатить большие деньги, можно на 100% вылечиться. Здоровье не продается! Ни один шаман, целитель не установит истинную причину вашего недуга. Он воздействует (временно!) на вашу психику, вашу нервную систему, но как только кончится это воздействие, болезнь вновь нанесет вам удар.
Полностью проведя обследование, вынеся заключение о характере вашего заболевания, врач должен назначить соответствующее лечение и подробно рассказать о мерах профилактики.
ПРИНЦИПЫ ЛЕЧЕНИЯ АЛЛЕРГИИ
Основная группа - антигистаминные препараты, которые подразделяются на 1-е и 2-е поколения. Эти препараты имеют химическую структуру, сходную с гистамином. Основное их действие - конкуренция, при которой лекарство связывается с клетками-защитниками, препятствуя их связи с гистамином.
АНТИГИСТАМИННЫЕ ПРЕПАРАТЫ 1-го ПОКОЛЕНИЯ
Больные-аллергики хорошо знакомы с препаратами 1-го поколения. Это тавегил, димедрол, диазолин, фенкарол, пипольфен, перитол и т.д. Для этих лекарственных средств характерно действие более 6 часов, выраженное побочное действие в виде сонливости и заторможенности. При длительном бесконтрольном их применении снижается противогистаминное действие, развивается еще более выраженная сыпь, зуд, т.е. возникает обратный эффект. Препараты этого поколения не рекомендуется назначать водителям транспорта, лицам, занимающимся умственным трудом, там, где нужна концентрация внимания. Некоторые из этих средств не рекомендуется назначать при язвенной болезни желудка и двенадцатиперстной кишки, при глаукоме. Поэтому выбор препарата, длительность его назначения должны быть под контролем врача.
Разнообразие лекарственных средств при атопических заболеваниях должно постоянно поддерживаться на фармацевтическом рынке в связи с тем, что больные аллергией вынуждены использовать противогистаминные лекарства в течение многих лет, иногда на протяжении десятилетий. Поэтому одним из условий терапевтического применения этих препаратов является замена одного средства другим и необходимость индивидуального подбора.
АНТИГИСТЛМИННЫЕ ПРЕПАРАТЫ 2-го ПОКОЛЕНИЯ
Важной задачей фармацевтического рынка должно явиться обеспечение здравоохранения антигистаминами 2-го поколения, представленными разными лекарственными формами для перорального, внутримышечного или внутривенного применения.
Противогистаминные препараты 2-го поколения, как правило, не обладают снотворным, затормаживающим действием. Это позволяет использовать в клинике такие концентрации, которые полностью снимают обострение заболевания. Лекарственные средства 2-го поколения представлены многими формами. Вот некоторые из них.
Трексил - не оказывает снотворного и затормаживающего действия. Продолжительность действия - до 12 часов. Показания: аллергический ринит, конъюнктивит, кожные аллергические реакции.
Кларитин - антигистаминный препарат длительного действия. Предупреждает и облегчает течение аллергических реакций, предупреждает развитие аллергического отека кожи и слизистых. Показания: аллергический ринит. Противопоказания: 1) беременность; 2) повышенная чувствительность к препарату; 3) не рекомендуется детям до 12 лет.
Астемизол (астемисан, гисталонг, стемиз). Длительного действия, без снотворного эффекта. Назначают по 1 таблетке в день, продолжительность действия - до 24 часов. Показания: профилактика и лечение сезонного острого и хронического аллергического ринита, конъюнктивита, крапивницы и других аллергических состояний.
Зиртек (цетиризин). Препарат длительного действия Взрослым и детям старше 12 лет назначают по 1 таблетке в сутки. Можно разделить таблетку на 2 приема. Показания к применению: крапивница, поллиноз, дерматит, отек Квинке, острая и хроническая экземы.
Акривастин (симпрекс). Уменьшает реакцию организма на гистамин, уменьшает проницаемость сосудистой стенки, предупреждает развитие отека, облегчает течение аллергических реакций. Не имеет седативного, снотворного действия. Действие - до 12 часов. Показания к применению: аллергический ринит, поллиноз, экзема, крапивница. Взрослым и детям старше 12 лет назначают по 1 капсуле до 3 раз в день.
Особое внимание при применении всех антигистаминных препаратов следует уделять тому, что они несовместимы с приемом алкоголя и средствами снотворного действия. Вы уже заметили, в информации о препаратах не упоминаются сроки лечения и порядок замены одного другим. Все это - задача вашего лечащего врача, только он индивидуально подберет и назначит курс лечения каким-либо средством и при необходимости произведет замену. Доверьтесь ему, это обеспечит успех лечения!
ЛЕЧЕНИЕ КЕТОТИФЕНОМ
Кроме антигистаминных препаратов, в лечении аллергии важное место занимает кетотифен. Этот лекарственный препарат блокирует клетки и не дает гистамину выйти из них. Кетотифен действует на организм не сразу, не мгновенно, нужно время до 7-14 дней, прежде чем лекарство начнет действовать в полную силу. Поэтому лечение этим препаратом осуществляется до 3 месяцев непрерывно. Кетотифен используют для профилактики и лечения поллиноза, бронхиальной аллергической астмы, аллергических дерматитов. Назначают взрослым и детям с 3-6 лет по 1 или 1/2 таблетки 2 раза в день.
СОСУДОСУЖИВАЮЩИЕ ПРЕПАРАТЫ
Для снятия симптомов заложенности носа и застойных явлений в пазухах используют сосудосуживающие капли. Это всем нам известные нафтизин, галазолин, санорин. Эти препараты способны временно уменьшить отек слизистой оболочки носа. Но через определенный период, когда действие препарата закончится, симптомы возвращаются вновь. Это надо всегда помнить при самостоятельном лечении данными препаратами и прекратить их применение через 5-7 дней. Если вы этого не сделаете, произойдет «обратный эффект», и во время закапывания симптомы заложенности усилятся. Кроме того, при длительном бесконтрольном применении сосудосуживающих капель может произойти потеря обоняния.
ЛЕЧЕНИЕ ИНТАЛОМ
Еще один из распространенных в лечении аллергии препаратов кромолин натрия (интал). Это лекарство отпускается только по рецепту врача. В отличие от антигистаминов, ослабляющих действие аллергии, интал успешно предотвращает приступы. Препарат широко используется при лечении бронхиальной (аллергической) астмы, поллиноза, пищевой реакции, причем его использование должно быть длительным, под контролем врача.
ЛЕЧЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ
Мы с вами познакомились с основными группами и препаратами, используемыми при лечении всех видов аллергии. Но более подробно мне бы хотелось остановиться на лечении бронхиальной астмы, т.к. препараты, используемые здесь, необычны, и надо четко знать, как, когда и сколько принимать тот или иной лекарственный препарат, ведь подчас от этого зависит жизнь больного астмой.
«Каждый, кто болеет астмой, знает, что приступ удушья можно снять лекарствами, расширяющими бронхи. Самыми распространенными видами данных препаратов являются ингаляции. Всем известны маленькие баллончики, при нажатии на которые из мундштука распыляется лекарство в виде мельчайших капелек - аэрозоля. В ингаляторах может находиться лекарство, только расширяющее бронхи, или лекарство, снимающее аллергическое воспаление в них. Из групп бронхорасширяющих препаратов хорошо известны такие, как сальбутамол (вентолин, асталин, сольбен, сальтос), фенотерол (беротек), астмопент, ранее в аптеках продавались эуспирон и новодрин. Но эти последние препараты обладали побочными действиями: вызывали сердцебиение, дрожь, иногда головную боль. Это случалось потому, что они действовали на рецепторы бронхов и рецепторы сердца. Рецепторы - сложные вещества, которые находятся на поверхности клеток. Они первыми реагируют на различные стимулы, передавая их дальше в клетку. Их можно сравнить с кнопками. Нажмешь на одну кнопку - расширяются бронхи, нажмешь на другую - сердце забьется чаще (первые «кнопки» называются бета-2-рецепторами, вторые бета-1-рецепторами). Новодрин и эуспирон нажимали сразу на 2 кнопки - сердечную и бронхиальную. Поэтому позже были созданы другие вещества, которые действовали преимущественно на бронхиальную кнопку».
Многие знают препарат алупент. После его ингаляции сердечные симптомы возникали, но гораздо слабее. В настоящее время самыми лучшими из бронхорасширяющих являются сальбутамол и беротек. Они действуют только на бронхиальную кнопку. Самым удобным способом использования этих средств является ингаляционный. Препарат быстро попадает в бронхи, действует немедленно, и его можно постоянно носить в кармане. Самое главное - правильно использовать ингалятор.
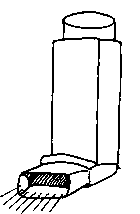
Рис. Аэрозольный ингалятор
«Перед вами аэрозольный ингалятор. Он состоит из баллончика с лекарством и мундштука.
1. Снимаем колпачок (многие рассказывают, что хотя бы один раз забывали сделать это).
2. Переворачиваем ингалятор вверх баллончиком.
3. Делаем глубокий спокойный выдох через сомкнутые губы.
4. Плотно обхватываем мундштук губами (чтобы лекарство не вышло в воздух).
5. Немного запрокидываем голову (для того чтобы лекарству легче было пройти в легкие).
6. Начинаем делать вдох.
7. В самом начале вдоха нажимаем на баллончик.
8. Продолжаем делать глубокой вдох (глубокий, насколько это возможно).
9. На высоте вдоха задерживаем дыхание на несколько секунд (чтобы лекарство осело на бронхиальную стенку).
10. Делаем спокойный выдох.
11. Если нужно, повторяем ингаляцию».
Лучше всего ингаляции проводить стоя или сидя.
При развитии приступа возникает кашель и больному необходимо взять себя в руки, успокоиться, т.к. от его неправильных, хаотичных действий может уменьшиться эффект от применения ингалятора. Количество ингаляций зависит от состояния бронхов больного. Астма находится под контролем, если больной ингалирует препарат (беротек или сальбутамол) до 3 раз в день плюс основное постоянное лечение другими препаратами, о которых будет рассказано ниже. Если больной неправильно проводит ингаляции, то ему требуется гораздо больше препарата в сутки (до 20 раз), это говорит о неправильном основном лечении и необходимости немедленно его пересмотреть. Существует еще один препарат, используемый как бронхорасширяющее средство, - это атровент (тровентол, трувент). Но действие этого препарата не сиюминутное, проявляется через 30 минут.
Чем хорош этот препарат? Он совершенно не действует на сердце, поэтому его можно назначать людям, страдающим сердечно-сосудистыми заболеваниями, пожилым. Иногда его назначают регулярно по 2 вдоха 4 раза в день. Это постоянно поддерживает бронхи в расслабленном состоянии и не дает развиться приступу. Для того чтобы лекарство глубже проникло в бронхи, в дополнение к ингалятору применяют специальный прибор, называемый спейсер. Это пластиковый мешок с насадкой для ингалятора и мундштуком для рта.
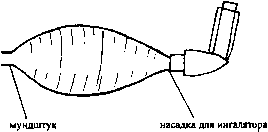
Рис. Спейсер с ингалятором
Сейчас в продаже в аптеках появился ингалятор ингакорт, который включает в себя баллончик и спейсер. Ингакорт - кортикостероидный препарат.
В спейсер впрыскивается доза лекарства и делается 3-4 вдоха уже из него. Это очень удобно, т.к. не все могут в начале вдоха сделать ингаляцию эффективно.
Кроме бронхорасширяющих средств в виде ингаляций существуют таблетированные формы. В таблетках препарат назначают детям, т.к. им трудно объяснить, как правильно дышать; тяжелобольным с одышкой, т.к. им трудно сделать глубокий вдох. Кроме того, существуют хорошо известные в нашей медицине препараты эуфиллина - теофедрин, теопек, теотард, ретафил Они контролируют расширение бронхов в течение 12 часов и применяются либо эпизодически, либо длительно, но обязательно под контролем врача.
Мы рассмотрели препараты, устраняющие приступ астмы. А как же лечить бронхиальную астму, чтобы эти приступы развивались как можно меньше? Мы теперь знаем, что это аллергическое воспаление, возникающее при контакте с аллергеном. Значит, чтобы предотвратить приступ астмы, надо устранить аллерген. Например, не выезжать за город в период цветения или не заводить в доме собаку, кошку. Однако как быть, если у вас аллергия на домашнюю пыль?
Существуют лекарственные препараты, способные подавлять это воспаление. Их делят на 2 группы - негормональные и гормональные (глюкокортикостероидные, или стероидные). Из негормональных лекарственных препаратов многим болеющим астмой известен интал. Но хочется сразу предупредить вас.
Все лекарства, назначаемые врачом на длительное время, не снимают приступа астмы, не могут быть использованы для мгновенного облегчения состояния. Они лечат воспаление и поэтому назначаются длительно, а иногда и пожизненно.
Лечат инталом астму легкой степени, особенно если форма чисто аллергическая. У нас в аптеках распространен интал в виде порошка в капсулах. Для вдыхания этого порошка используется специальный прибор, называемый спинхаллер. О дозах, времени лечения инталом вам расскажет ваш лечащий врач. Он же будет осуществлять контроль за вашим состоянием в процессе лечения.
Для лечения используют также комбинированный препарат дитек в виде аэрозоля-ингалятора. Он состоит из интала и беротека. Этот препарат одновременно лечит и расширяет бронхи, поэтому рекомендуется его применять в качестве курсового лечения.
Недавно был изобретен новый препарат, сходный с инталом, тайлед. Он предназначен для профилактического лечения. Он не эффективен при приступе, но при регулярном применении предотвращает обострение болезни. Интал применяют не только для лечения астмы. Если у вас аллергический насморк, используется ингалятор в нос - ломузол, если аллергический конъюнктивит - глазные капли оптикром или «хайкром». В наших аптеках эти лекарства уже есть и в достаточном количестве.
Ну и наконец самое важное и трудное в понимании лечения астмы -лечение гормональными средствами. К ним относятся ингакорт, бекотид, беклонет, пульмикорт - в виде аэрозолей-ингаляторов; триамсинолон, преднизолон, полькортолон в виде таблеток и растворов для инъекций Многие болеющие астмой боятся побочного действия этих препаратов. В таком отношении к лекарству виноваты и сами больные, и врачи, иногда настроенные против такого лечения. Глюкокортикостероиды являются самым сильным, мощным противовоспалительным средством лечения бронхиальной астмы. Они уменьшают отек, способствуют отхождению мокроты, борются с бронхоспазмом. Применяют их длительно для профилактического лечения, а также для снятия тяжелого приступа астмы, используют внутривенно или посредством капельного введения этих препаратов. Раньше гормональные лекарства использовались только в таблетированных формах или в виде растворов для инъекций. В таком виде препараты этой группы вызывали (и вызывают) ряд побочных действий, влияют на все системы организма. Конечно, длительный прием таблеток не обходится без осложнений. Но когда астма выходила из-под контроля и угрожала здоровью и жизни больного, у врача выбора не оставалось, и он назначал таблетированную или инъекционную гормональную терапию, которая значительно улучшала состояние больного и надолго давала возможность жить полноценной жизнью.
Применение гормональных лекарств в виде аэрозоля - революция в лечении астмы. Появилось мощное и безопасное средство. При такой форме поступления в организм (в виде ингаляций) гормоны практически не действуют на функции внутренних органов, их побочные действия в десятки раз меньше побочных эффектов таблетированных форм, сведены к минимуму. Действие ингаляций ограничивается бронхами вплоть до мелких. В настоящее время рекомендуется использовать ингаляционные глюкокортикоиды на ранних стадиях заболевания, т.к. состояние больных улучшается при таком лечении. Следует еще раз подчеркнуть, что эта форма лекарств является профилактическим средством и предназначена для ежедневного применения, но не снимает приступ удушья, а действует на воспаление в бронхах при длительном использовании.
Правила применения ингаляционных препаратов (стероидных):
1. Желательно использовать препарат вместе со спейсером. Можно купить его отдельно в аптеке. Спейсер позволяет препарату глубже проникнуть в бронхи.
2. После ингаляции необходимо прополоскать рот водой».
В некоторых тяжелых случаях врач назначает гормональные таблетки, потому что приходится выбирать: или больной погибнет, или его состояние можно стабилизировать и затем перевести на гормональные ингаляционные средства. Здесь право выбора и ответственность за жизнь больного целиком в руках врача. Надо только довериться ему, выполнять все его требования. Самолечение же может закончиться трагически. И еще мне бы хотелось напомнить больным астмой. Если ваше состояние стабилизировалось, у вас исчезли приступы удушья, не бросайте самостоятельно препарат! Это опасно! Можно внезапной отменой лекарства вызвать тяжелейшее обострение! Придите на прием к специалисту. Он ждет вас и хочет помочь!
СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ (СИТ)
Говоря о разных методах лечения, нельзя не упомянуть важный метод, который широко используют в своей практике аллергологи, - специфическую иммунотерапию (СИТ). Этот метод применяется в поликлиниках и стационарах. Иммунотерапия известна с 1911 г. Этот вид лечения наиболее хорош при заболеваниях поллинозом, круглогодичным аллергическим ринитом, при некоторых формах бронхиальной астмы. Лечение заключается в том, что аллерген, на который вы реагируете больше всего, разводится специальной разводящей жидкостью в стерильных флакончиках. На предплечье вашей руки проводится тестирование, т.е. внутрикожно вводится небольшое количество разведения с большого до минимального и читается реакция. Если на месте введения какого-либо разведения появилось покраснение, волдырь, реакция считается положительной и, поднявшись на один или два флакона «вверх», врач начинает лечение. Лечение проводится в виде подкожных инъекций в плечо, несколько раз в неделю.
Существует несколько схем лечения, и одну из них лечащий доктор назначит конкретно для вас. Лечение поллиноза иммунотерапией проводится в холодное время года с ноября по март - апрель, далее врач может назначить поддерживающую дозу или прервать лечение на период цветения.
Очень важно, чтобы лечение не ограничивалось одним курсом.
Для достижения успеха необходимо около 3-4 курсов. Далее можно использовать поддерживающую терапию, сократив инъекции до 8-10 в год. Это, конечно, длительное лечение, требующее терпения больного и, главное, веры в успех. Ведь по статистике 80% больных полпинозом при своевременно назначенной иммунотерапии отмечают значительное улучшение состояния, а в некоторых случаях болезнь покидает больного. Поэтому если врач предлагает вам СИТ - соглашайтесь.
ПРОФИЛАКТИКА АЛЛЕРГИЧЕСКИХ ЗАБОЛЕВАНИЙ
Этому разделу необходимо уделить большое внимание, ведь важнейшим условием в лечении аллергии является устранение аллергена. Если у вас поллиноз, необходимо убрать из квартиры комнатные цветы, которые пахнут, например герань. Страдающим аллергией на пыльцу не рекомендуется нюхать все цветы (розы, пионы, хризантемы) и приносить их в дом в виде букетов. Не рекомендуется употреблять в пищу косточковые плоды, орехи, мед (т.к. он содержит пыльцу различных растений). Нежелательно чистить молодой картофель, т.к. обычно через 5-10 минут контакта появляются кашель, чихание, зуд слизистых. Мы знаем, что в ранние утренние часы и в 5-6 часов вечера в воздухе содержится максимальное количество пыльцы. На вашу форточку или проем балконной двери натяните 3-4 слоя марли и периодически смачивайте ее водой - это защитит ваш дом от попадания пыльцы. На улице наденьте темные очки - это как-то защитит ваши глаза от пыльцы. Не выезжайте в период цветения за город, на природу и уж тем более не рвите руками траву, на которую у вас аллергия! В самый разгар цветения «вашей травы» (если есть такая возможность) выезжайте на море (южный берег Крыма, Кавказ) или отправляйтесь в заграничные туры. Это позволит вам почувствовать себя совершенно здоровым даже в трудные дни. Но если вам все-таки необходимо поехать за город, запаситесь лекарственными препаратами, не надейтесь на удачу.
Больным, страдающим аллергией, не рекомендуется заводить в доме аквариумных рыбок и животных. Если вы идете в гости и знаете, что там живет четвероногий друг, а у вас реакция на шерсть животных, - позаботьтесь о своей безопасности, примите таблетку от аллергии или вдохните бронхорасширяющий препарат, это позволит вам не портить себе приятный вечер общения с друзьями.
Намного сложнее приходится тем больным, которые страдают аллергией на домашнюю, библиотечную пыль, к микроклещам. Ведь устранить эти аллергены практически невозможно. Поэтому необходимо четко соблюдать следующие правила:
1. Уборка в доме ежедневно с влажной обработкой всех поверхностей (шкафы, столы, тумбочки и т.д.).
2. Все книги, газеты, находящиеся на открытых полках, нужно убрать в шкафы, за стекло или затянуть пленкой так, чтобы их можно было протирать влажной тряпкой.
3. Не рекомендуется больным самим вытряхивать пыль из ковров, из пылесоса, поручайте эти дела другим членам своей семьи.
4. Не перебирать в шкафах старые вещи, не вытряхивать перины, одеяла. Если эту работу все же приходится выполнять вам, нужно сделать ватно-марлевую повязку, смочить ее водой и закрыть нос и рот, после уборки снять ее и постирать.
5. Если аллергия на пыль развилась у вашего ребенка, не рекомендуется покупать ему мягкие игрушки, но если они в доме все же есть, нужно хотя бы 1 раз в месяц стирать их хозяйственным мылом.
6. Стирать шторы, гардины не реже 1 раза в месяц.
7. В комнате-спальне необходимо заменить ковры натуральные на синтетические, особенно у кровати, где спит больной.
8. На постели должен быть только ватный матрац, ватное, хлопчатобумажное или синтипоновое одеяло, ватная или синтипоновая подушка. Перовые подушки категорически запрещаются!
9. Все постельное белье необходимо кипятить 1 раз в неделю (если у вас аллергия на микроклещи).
10. Больным с аллергией на домашнюю пыль, если позволяет материальное положение, рекомендуется приобрести импортные пылесосы, производящие влажную уборку в помещении. Сейчас в аптеках г. Москвы появилось специальное неаллергенное постельное белье, стоит оно недешево, но тем, кто может купить такое белье, рекомендуем его приобрести. При аллергии на пищу основным лечением является гипоаллергенная диета с исключением всех продуктов, вызывающих у вас обострение.
ГИПОАЛЛЕРГЕННАЯ ДИЕТА
Общепринятая строгая гипоаллергенная диета предполагает:
исключить продукта красного и оранжевого цвета (томаты, морковь, красные яблоки);
цитрусовые (апельсины, лимоны, мандарины);
исключить из питания мед и все продукты, его содержащие.
Сюда же относятся лекарственные препараты, содержащие мед;
орехи грецкие, лесные, земляные;
косточковые плоды (вишня, абрикосы, персики, черешня, сливы);
все острое, жирное, жареное (сало, аджику, чеснок, репчатый лук, перец, пряности);
пресное молоко; куриные яйца, мясо кур;
сдобное, дрожжевое тесто, свежую выпечку, свежий хлеб;
ограничить сахар до 1 чайной ложки в день, не употреблять конфеты, особенно импортного производства. Можно заменить сахар на ксилит или сорбит.
Что разрешается употреблять при пищевой аллергии:
кисломолочные продукты (кефир, простоквашу, бифидок, творог, нежирную сметану);
супы с нежирной говядиной, телятиной, желательно на вторичных бульонах; растительное масло (если нет аллергии на подсолнечник);
каши в основном гречневые, овсяные; картофельное пюре (картофель предварительно вымочить в воде 4-6 часов);
котлеты говяжьи паровые; мясо кролика;
соки из зеленых яблок, крыжовника, компот, кисель из сухофруктов;
печеные зеленые яблоки.
Все блюда желательно готовить на пару с добавлением небольшого количества воды так, чтобы хорошо их протушить. Все продукты, перечисленные выше, разрешены к употреблению, если у вас нет дополнительно какой-либо индивидуальной непереносимости одного из них. В каждом конкретном случае, для каждого больного отдельно диету назначает врач-специалист, он же осуществляет контроль за вашим состоянием. Если у вас появились проблемы с употреблением тех или иных продуктов, обратитесь к нему за советом.
НЕМЕДИКАМЕНТОЗНЫЕ МЕТОДЫ ЛЕЧЕНИЯ. ДЫХАТЕЛЬНАЯ ГИМНАСТИКА
К немедикаментозным методам лечения аллергических заболеваний относятся дыхательная гимнастика, массаж, используемые для лечения бронхиальной астмы, закаливание, приемлемое для любых видов аллергии.
Дыхательная гимнастика направлена на тренировку дыхательных мышц и восстановление более свободного дыхания. Самый простой способ - после глубокого вдоха осуществлять медленный выдох через соломку или тонкую трубку в стакан, наполненный водой.
Такое упражнение нужно повторять 4-5 раз в день по 10-15 минут. Также хорошим методом тренировки мышц является надувание воздушных шариков.
В период ремиссии заболевания астмой больной должен заниматься физкультурой. Для развития общей выносливости используют дозированную ходьбу, бег в медленном темпе или ходьбу - бег - ходьбу. Выбрать тот или иной вид занятий, контролировать ваше самочувствие, увеличивать или уменьшать нагрузку должен ваш лечащий врач.
В поликлиниках, в отделении физиотерапии проводится лечебная гимнастика. Здесь под контролем опытных инструкторов в период ремиссии можно обучиться всем необходимым упражнениям, научиться правильно дышать, что является важным при заболевании астмой.
МАССАЖ ГРУДНОЙ КЛЕТКИ
Здесь же можно обучиться массажу грудной клетки, который у больных астмой проводят для улучшения работы дыхательных мышц, усиления отхождения мокроты и повышения выносливости организма. Родственники больного могут выполнить следующий массаж грудной клетки:
«Прием I. «Поглаживание». Выполняется ладонями и расправленными пальцам обеих рук от плеча к бедрам и тыльной стороной кисти - от бедер к плечам. Темп - до 120 движений в минуту. Продолжительность - до 30 сек.
Прием II. «Растирание». Правая ладонь на правой лопатке массируемого, левая ладонь - на пояснице, слева. Выполняется ладонями, резкими встречными движениями продольно по всей спине. Темп - до 120 в мин. Продолжительность - 30 секунд.
Прием III. «Лопатки - руки». Вращательными движениями массируется кожа на лопатках. Темп - до 100 в мин. Продолжительность - до 30 сек.
Прием IV. «Живот - грудь». Под животом у бедер пальцами (движением вверх - вперед) с силой скользят по животу и бокам, затем по груди. Повторяют до 5-6 раз.
Прием V, «Плечо - шея». Выполняется поглаживающими движениями больших пальцев от плеча к шее и в обратном порядке. Выполняется на правой и левой стороне по 15 сек.
Прием VI. «Растирание перекрестно». Выполняется вращательными движениями ладоней навстречу друг другу (исходное положение: правая рука на правой лопатке, левая - на пояснице слева). Продолжительность -до 30 сек.
Прием VII. «Похлопывание». Выполняется на противоположной от массажиста стороне грудной клетки ладонями, сложенными «лодочкой». Продолжительность - до 1 мин. Темп - до 100 движений в мин.
Прием VIII. «Рубление». Выполняется на противоположной от массажиста стороне грудной клетки (сверху и сбоку) краями кистей. Пальцы при этом разведены и расслаблены. Ладони обращены друг к другу, движения очень быстрые (до 150 в мин). Продолжительность - по 30 секунд с каждой стороны.
Прием IX. «Поколачивание». Выполняется на противоположной от массажиста стороне полураскрытыми кулаками. Движение вверх-вниз. Продолжительность - 1 минута.
Прием X. «Вибрация». Пальцы исходно в межреберных промежутках. Сохраняя давление, производят вибрирующие движения, не открывая пальцев. Вибрацию производят по протяженности межреберных промежутков.
Прием XI. «Выкручивание кожи в межлопаточной области спины». Захватывают кожу большим и указательным пальцами по линии нижних углов лопатки. Кожа оттягивается в стороны - вверх до образования наиболее высокого валика. Затем движение повторяют на уровне середины лопатки и уровне верхних углов.
Прием XII. «Поглаживание». Проводится легкими движениями ладоней по всей поверхности спины. Массаж грудной клетки следует проводить ежедневно в период обострения 2-3 раза в сутки».
ЗАКАЛИВАНИЕ
Закаливание - это тренировка физиологических механизмов адаптации путем периодически повторяющегося раздражения кожных покровов. Температура воды может быть нормальной (33°С), прохладной (23°С), холодной (13°С). Под влиянием холодной воды все процессы теплообразования в организме ускоряются, стимулируются функции надпочечников. Существует метод медленного закаливания, при котором идет постепенное снижение температуры воды. Такой метод при заболевании астмой не оправдал себя, т.к. результата приходится ждать определенное время, в течение которого может наступить обострение. Существует метод быстрого закаливания, более приемлемого для астмы. Перед тем, как решиться на такое лечение, необходимо обследовать сердечно-сосудистую систему, мочеполовую систему для исключения хронических заболеваний.
Начинать водные процедуры можно постепенно, с контрастных душей, можно сразу без предварительной подготовки. Обливание холодной водой следует проводить ежедневно 1-2 раза (утром и вечером). Если вы вспотели, перед обливанием надо принять теплый душ с мылом, если вы замерзли, то обливаться не стоит, нужно согреть кожу. Водные процедуры такого вида следует делать в комфортных условиях. Для обливания используют ведро воды, которое мгновенно выливают на голову. После этого полотенцем аккуратно протирают тело, не растирая его. При обострении заболевания холодные обливания делают до 4-8 раз в сутки. Важно знать, что в первые 3 месяца занятий возможно обострение астмы, поэтому в начале занятий отменять или уменьшать объем лечения основными препаратами не следует.
СРЕДСТВА НАРОДНОЙ МЕДИЦИНЫ
К средствам народной медицины, как вы знаете, относят лечение травами.
При аллергии выбор трав ограничен, т.к. многие лекарственные травы дают перекрестную реакцию с сорными или злаковыми, вызывающими у вас поллиноз, астму и т.д. Поэтому остановимся на некоторых наиболее подходящих составах. В народной медицине широко используется череда трехраздельная («золотушная трава»). Ее применяют в форме настоя: 10 г травы заливают стаканом кипятка, нагревают на водяной бане 15 минут, настаивают 1 час, отжимают, принимают по 50 мл 2-3 раза в день (таким же образом делают и пьют отвар листьев крапивы). Кроме того, используются смеси:
1) травы череды, зверобоя, душицы, корней солодки, аира по 1-ой части. 10 г смеси заливают стаканом кипятка, нагревают на водяной бане
15 минут, охлаждают до комнатной температуры, отжимают, принимают по 50 мл 3 раза в день до еды;
2) смесь корней солодки, лопуха, цветков календулы, бессмертника по 1-ой части. Приготавливают и принимают так же;
3) смесь травы череды, фиалки трехцветной, корней валерианы, травы душицы по 1-ой части. Приготавливают так же.
При кожных аллергических проявлениях лекарственные растения используются в виде ванн (фитобальнеотерапия). При этом приходят в действие следующие механизмы:
1) кожно-рефлекторный - за счет раздражения, которое получает организм через рецепторы кожи от растений; 2) биохимический - при воздействии на органы физиологически активных веществ; 3) обонятельный - за счет вдыхания летучих веществ (эфирных масел, фитонцидов); 4) успокаивающий эффект.
При кожных аллергических синдромах целесообразно принимать ванны из следующих растений: аира, валерианы, девясила, коры дуба, крапивы (листья), лопуха (корень), мяты (листья), череды (трава), чистотела (трава).
Ванны готовят следующим образом: 100-300 г сбора заливают 4-5 л кипятка, настаивают 1 час, процеживают и выливают в ванну (температура воды 36-38'С). Длительность процедуры - 15-20 минут. Фитобальнеотерапию целесообразно сочетать с приемом лекарственных препаратов внутрь.
СЛОВАРЬ ТЕРМИНОВ
Аллергия - иммунная реакция организма, сопровождающаяся повреждением собственных тканей.
Аллерген (антиген) - чужеродное для организма вещество, вызывающее аллергическую реакцию.
Анафилактический шок - острый системный аллергический процесс, характеризующийся острым периферическим сосудистым коллапсом часто со смертельным исходом.
Анамнез - анкета заболевания.
Антигистаминные препараты - лекарственные вещества, подавляющие гистамин.
Бронхиальная астма - заболевание, основным проявлением которого являются приступообразные нарушения проходимости бронхов, выражающиеся в развитии приступов удушья.
Гистамин - биологически активное вещество, вырабатывающееся в клетках при аллергической реакции.
Гемоглобин - сложная белковая молекула.
Дисбактериоз кишечника - нарушение нормальной микрофлоры кишечника.
Иммунитет - способ защиты организма от живых тел и веществ, несущих признаки чужеродной информации.
Иммунная система - система организма, осуществляющая защиту и охрану от различных инфекций, инородных тел, болезней.
Иммуноглобулины (антитела) - белки сыворотки крови.
Иммунограмма - полный клинический анализ состояния иммунной системы человека.
Ингалятор - прибор для распыления лекарственного препарата.
Крапивница - заболевание, характеризующееся быстрым более или менее распространенным высыпанием на коже зудящих волдырей.
Кожные пробы - метод определения наличия аллергии к определенным аллергенам.
Лейкоциты - клетки крови.
Медиаторы аллергического воспаления - биологически активные вещества, вырабатывающиеся в организме при аллергической реакции.
Нейродермит (аллергический дерматит, атопический дерматит) - экзематозное кожное заболевание, характеризующееся кожным зудом и наличием хронических поражений кожи.
Отек Квинке — четко локализованный участок отека кожи.
Псевдоаллергические реакции - ложные аллергические реакции организма.
Полипы - рыхлые, проникающие в носовую полость ткани.
Поллиноз - аллергическое заболевание, возникающее в результате реакции организма на пыльцу растений.
Ринит аллергический - заболевание, характеризующееся обильным слизистым отделяемым из носа, чиханием, заложенностью, зудом в носу.
Реснитчатый эпителий - мелкие выросты (ворсинки) на поверхности клеток.
Рецепторы - сложные вещества, которые находятся на поверхности клеток.
Сенсибилизация - повышение чувствительности организма, обусловленное действием иммунной системы.
Спейсер - пластиковый мешок с насадкой для ингалятора.
Специфическая иммунотерапия (СИТ) - метод лечения аллергических заболеваний,
Спинхаллер - прибор для лечения инталом в капсулах.
Споры - микроскопические капсулы растений, заполненные пыльцой.
Эозинофилы - клетки крови.