Операция при раке толстой кишки
Во всех случаях, даже при известной локализации опухоли, хирургическое вмешательство при симптомах кишечной непроходимости надо делать через срединную лапаротомию и под общей анестезией.
Выбор правильного способа операции представляет значительные трудности. При оперативном вмешательстве необходимо решить две задачи: ликвидировать кишечную непроходимость и удалить злокачественную опухоль. Для решения первой задачи предложено большое число разнообразных операций, которые все по отношению к опухоли являются паллиативными. К ним относят наложение разгрузочных стом (илеостома, колостома) и обходных анастомозов.
Вторая группа операции решает обе задачи, включает различные виды резекций кишки. При этом одномоментно удаляют опухоль и ликвидируют непроходимость.
В зависимости от состояния больного применяют различные виды операций. Ликвидация кишечной непроходимости и удаление опухоли во время первой операции в наибольшей степени удовлетворяют интересы самого больного и хирурга. Однако в некоторых случаях приходится отказываться от операций с удалением опухоли и ограничиваться выполнением разгрузочных вмешательств. В. В. Алипов (1985) считает, что радикальные операции при раке толстой кишки с обтурационной непроходимостью противопоказаны при:
1) технической невозможности удалить опухоль;
2) наличии перитонита или мутного выпота в брюшной полости;
3) крайне тяжелом состоянии больного.
В. Г. Рябцев и соавт. (1982) выполняют операции с удалением опухоли только в первые 12 ч после развития осложнения. В. П. Сажин и соавт. (1984) у больных старше 60 лет на первом этапе всегда накладывают колостому.
Принципиальными сторонниками многоэтапных операций с формированием на первом этапе разгрузочных свищей являются А. И. Богатов и соавт. (1976), Ю. Б. Кириллов и соавт. (1979), М.М.Ковалев и соавт. (1983), Б. А. Агаев и соавт. (1984), Г. П. Шорох и соавт. (1984), Н. Greenlee и соавт. (1974), G. Champault и соавт. (1983) и др. Частота паллиативных операций при раке толстой кишки с обтурационной непроходимостью у одних авторов колеблется в пределах 30 —40 % [Шапкин B.C. и др., 1978; Ганичкин A.M. и др., 1984; Crooms J. et al., 1984], у других от 70 до 80 % [Эсперов Б. Н. и др., 1979; Шорох Г. П. и др., 1984; Сорочкин Г. Г., 1985; Greenlee Н. et al., 1974].
Характер паллиативных операций зависит от локализации и распространенности обтурирующей опухоли. При неоперабельной опухоли правой половины ободочной кишки большинство хирургов формируют илеотрансверзоанастомоз. При отсутствии отдаленных метастазов и возможности удалить опухоль на первом этапе некоторые авторы также рекомендуют накладывать анастомоз между подвздошной и поперечной ободочной кишкой [Кириллов Ю. Б. и др., 1979; Коваленко П. П. и др., 1984; Назаров Л. У. и др., 1984]. В этих случаях на втором этапе производят правостороннюю гемиколэктомию. Однако Л. Г. Завгородний и соавт. (1984) недостатками такой тактики считают необходимость на первом этапе формировать анастомоз на измененной кишке, опухоль при этом не удаляют, а на втором этапе иногда приходится удалять ранее наложенный илеотрансверзоанастомоз. Высокую летальность после обходных анастомозов получили Г. А. Иванов и соавт. (1984).
Некоторые хирурги при раке правой половины ободочной кишки с обтурационной непроходимостью ограничиваются на первом этапе наложением цекостомы [Эсперов Б. Н и др., 1979; Затевахин И. И. и др., 1984; Сорочкин Г. Г., 1985; Clark D., 1972]. По мнению других авторов, цекостома не обеспечивает адекватного опорожнения кишечника и, кроме того, создает трудности для второго этапа операции. Учитывая это, свищ на слепую кишку можно накладывать только при очень тяжелом состоянии больных [Александров Н. Н. и др., 1980; Топу-зов Э. Г., Мельников Р. А., 1983]. В связи с недостаточной эффективностью цекостомы некоторые авторы предпочитают формировать илеостому, причем Б. Я. Гаусман и соавт. (1984), Шорох Г. П. и соавт. (1984) накладывают двуствольную, а В.Д.Федоров (1984) —илеостому по Бруку или по Торнболлу.
Большинство хирургов при раке правой половины ободочной кишки с обтурационной непроходимостью выполняют правостороннюю гемиколэктомию с наложением первичного анастомоза [Александров Н. Н. и др., 1980; Мышкин К. И. и др., 1981; Яицкий Н. А., 1981; Cerdan М. et al., 1982; Champault G. et al., 1983; Bresler K. et al., 1986, др.]. Преимущества этой операции состоят в том, что одновременно ликвидируется непроходимость и удаляется опухоль. Анастомоз в большинстве случаев накладывают на неизмененные сегменты подвздошной и поперечной ободочной кишки. Только у людей с неполноценным илеоцекальным клапаном, когда содержимое из толстой кишки легко проникает в тонкую или когда такой рефлюкс становится возможным в результате значительного растяжения слепой кишки, происходят функциональные и деструктивные изменения в подвздошной кишке, которая становится непригодной для наложения анастомоза. В таких случаях следует на первом этапе ограничиться цекостомией или илеостомией.
Однако у большинства больных удается выполнить правостороннюю гемиколэктомию с илеотрансверзоанастомозом. Такую операцию мы произвели у 24 из 26 больных с кишечной непроходимостью и только у 2 на первом этапе наложили цекостому, а в дальнейшем удалили правую половину ободочной кишки.
Анастомоз в этих случаях формируют по разным вариантам. Наиболее часто накладывают анастомоз по типу конец в бок, некоторые хирурги предпочитают соустье конец в конец [Карякин А. М. и др., 1984]. В последнее время выполняется соустье типа бок в бок, не оставляя длинных слепых концов. Никаких осложнений в ближайшем и отдаленном периоде не наблюдали.
Оригинальную методику формирования илеотрансверзоанастомоза разработали и внедрили Л. Г. Завгородний и соавт. (1984). Это внебрюшинный клапанный анастомоз на 2/3 периметра. Неушитая часть анастомоза функционирует вначале как стома и зашивается через 20— 30 дней. При такой методике авторы наблюдали небольшое количество осложнений.
Несколько иное отношение к выбору способа операции при раке левой половины ободочной кишки и раке прямой кишки с обтурационной непроходимостью. В этих случаях применяют оперативные вмешательства двух вариантов: наложение разгрузочной стомы с последующей, на втором этапе, резекцией кишки и закрытием колостомы на третьем этапе или удаление опухоли на первом этапе.
Наиболее типичной операцией первого вариант является трехэтапная резекция по Цейдлеру-Шлофферу (рис.).

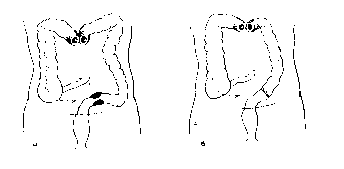
Рис. Трехэтапная резекция сигмовидной ободочной кишки, а — наложение двуствольной трансверзостомы; б — резекция пораженного участка кишки; в — ликвидация трансверзостомы.
Эту операцию и в настоящее время применяют многие хирурги [Яицкий Н. А., 1981; Белокуров Ю. Н. и др., 1984; Ганичкин А. М. и др., 1984; Полянский В. А. и др., 1984; Maurer W. et al., 1980; Ohman U„ 1982; Champault G. et al., 1983].
В отношении определения места для формирования разгрузочной стомы среди хирургов нет единого мнения. Некоторые используют цекостому, считают ее несложной операцией, способной в достаточной степени разгрузить толстую кишку [Затевахин И. И. и др., 1984; Маневич В. Л. и др., 1984; Maurer W. et al., 1980; Natale A. et al., 1980]. Однако, по мнению многих авторов и по нашим данным, цекостома при обтурации в левой половине ободочной кишки оказывается малоэффективной. Большой «слепой мешок», распространяющийся до места обтурации, не опорожняется через цекостому, а, следовательно, будет продолжать служить источником интоксикации.
Более эффективным оказывается наложение трансверзостомы. В техническом отношении эта операция не сложнее цекостомы, но через нее отводится все каловое содержимое [Кириллов Ю. Б. и др., 1979; Greenlee Н. et al., 1974]. Некоторые хирурги рекомендуют формировать колостому как можно ближе к опухоли, с тем чтобы на втором этапе удалить сегмент с опухолью и стомой и наложить анастомоз [Топузов Э. Г. и др., 1983].
Наиболее целесообразным является формирование трансверзостомы. Накладывается она в левом подреберье, делая поперечный разрез кнаружи от наружного края прямой мышцы живота. В этих случаях анастомоз после резекции сигмовидной ободочной кишки может быть выполнен без натяжения. Если же по локализации опухоли на втором этапе планируется делать левостороннюю гемиколэктомию (рак нисходящей ободочной кишки, левого изгиба ободочной кишки), то трансверзостому лучше наложить на правую половину поперечной ободочной кишки, с тем чтобы она в дальнейшем не мешала резекции кишки. Наоборот, если перед или во время первой операции устанавливают IV стадию рака и второй этап операции не предполагается, то колостому можно наложить ближе к опухоли. Практически при обтурации прямой кишки, ректосигмоидного отдела или дистальной трети сигмовидной ободочной кишки следует формировать проксимальную сигмостому. При более высокой локализации опухоли целесообразно наложить трансверзостому.
Второй этап операции Цейдлера-Шлоффера состоит в резекции пораженного участка ободочной кишки с наложением анастомоза. Его выполняют после устранения всех признаков кишечной непроходимости и подготовки общего состояния больного к операции. Обычно это бывает через 2—3 нед после первого этапа, однако нередко развивающиеся осложнения удлиняют срок. Ликвидацию разгрузочной колостомы производят еще через 3—4 нед после подтверждения проходимости анастомоза и отсутствия других осложнений.
Недостатком этой операции является длительность лечебного периода, который растягивается иногда на несколько месяцев. За это время опухоль может стать неоперабельной [Александров Н. Н. и др., 1980; Петров В. П., 1983], Многоэтапные операции с удалением опухоли на втором этапе приводят к более низкой пятилетней выживаемости [Бондарь Г. В. и др., 1984; Рябцев В. Г. и др., 1984; Raftery Т., 1980; Vigder L. и др., .1985]. Некоторые авторы подчеркивают экономическую дороговизну таких операций, отрицательное воздействие на психику больного [Greenlee Н., 1979].
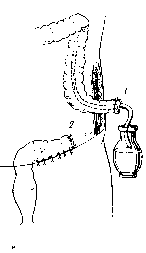
Абсолютное большинство хирургов при раке левой половины ободочной кишки и раке прямой кишки с обтурационной непроходимостью применяют операцию Гартмана (рис.).
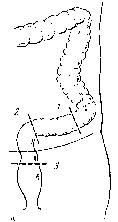
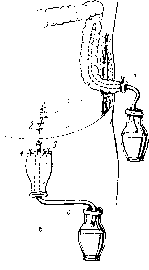
Рис. Операция Гартмана.
а—границы резекции; 1—2 — сигмовидной ободочной кишки, 1—3 — прямой кишки; б — законченный вид резекции прямой кишки: 1 —подвздошная колостома; 2 — ушитая тазовая брюшина, 3 — дренажная трубка под тазовой брюшиной, проведенная позади культи прямой кишки, 4 — ушитая наглухо культя прямой кишки; в — законченный вид резекции сигмовидной ободочной кишки: 1 —подвздошная колостома, 2 — ушитая наглухо и подшитая к боковой париетальной брюшине культя сигмовидной ободочной кишки.
Она состоит в резекции пораженного сегмента кишки с ушиванием дистального конца и выведением в виде одноствольной колостомы проксимального конца кишки. По нашему мнению, следует различать резекцию прямой кишки по Гартману и резекцию сигмовидной ободочной кишки или левой половины ободочной кишки по Гартману. В первом случае обязательно производят рассечение тазовой брюшины, мобилизацию верхней части прямой кишки, а после резекции пораженного участка ушитую культю прямой кишки располагают под тазовой брюшиной. В этих случаях надо обязательно дренировать подбрюшинное пространство малого таза через промежность. При резекции сигмовидной ободочной кишки по Гартману вся операция проходит внутрибрюшинно, тазовую брюшину не рассекают. Ушитая дистальная культура сигмовидной ободочной кишки остается в брюшной полости. Ее целесообразно подшить к париетальной боковой брюшине.
Заканчивают операцию Гартмана наложением подвздошной или подреберной колостомы, причем при операциях по поводу кишечной непроходимости следует сразу дренировать ободочную кишку через образованную стому. Учитывая это, для формирования колостомы всегда надо выводить толстую кишку на 2—3 см выше кожи. Проведенную в нее толстую резиновую трубку фиксируют шелковой лигатурой. Трубку удаляют как только появится перистальтика кишечника, обычно это бывает через 2—3 дня. При плановых операциях мы формируем плоскую колостому.
Преимуществами операции Гартмана являются удаление опухоли на первом этапе и одновременная ликвидация непроходимости. Эта операция достаточно радикальная в онкологическом плане, не тяжела для больного, не представляет технических сложностей для хирурга. После нее остается возможность восстановления непрерывности толстой кишки.
Из 100 больных раком левой половины ободочной кишки с обтурационной непроходимостью мы выполнили операцию Гартмана у 68. Кроме того, эта операция применена у 16 из 20 больных при локализации обтурирующей опухоли в прямой кишке.
Некоторые хирурги при раке левой половины ободочной кишки с обтурацией применяют резекцию пораженного сегмента с первичным анастомозом. Большинство авторов выполняют эту операцию при хронической кишечной непроходимости или после ликвидации острого приступа обтурации. Мы считаем эту операцию опасной во всех случаях и при раке левой половины ободочной кишки с признаками непроходимости не рекомендуем ее применять. Даже разгрузочная колостома, а тем более цекостома, не могут предохранить такой анастомоз от несостоятельности, так как швы накладывают на измененную кишечную стенку.
Первичный анастомоз после резекции кишки может быть наложен только у больных с устойчивым положительным эффектом консервативного лечения и после хорошей подготовки толстой кишки. Однако даже в этих случаях некоторые хирурги расчленяют операцию на два — три этапа.
Отдельные хирурги формируют первичный анастомоз после резекции кишки, но они накладывают его по типу конец в бок, выводя дисталь-ный конец кишки наружу в виде разгрузочного свища. По данным В. И. Булынина и соавт. (1984), из 98 больных, оперированных с наложением У-образного анастомоза, умерли только 2 (рис.).
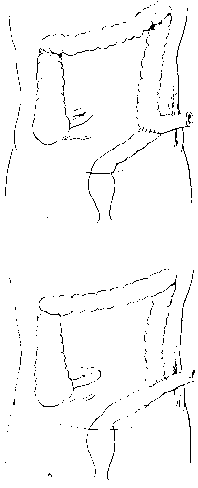
Рис. Резекция сигмовидной ободочной кишки с разгрузочной колостомой. а — анастомоз по типу бок в конец; б — анастомоз по типу конец в бок.
В последнее время появились сообщения о применении субтотальной колэктомии с наложением первичного илеодесцендо- или илеосигмоанастомоза при операции по поводу осложненного обтурационной непроходимостью рака левой половины ободочной кишки. Авторы считают, что условия заживления таких анастомозов лучше, чем тонкотолстокишечных соустий.
Кроме того, такие операции более радикальны, при них снижается вероятность развития рецидива опухоли и после них не требуется повторных вмешательств. Преимущества тонкотолстокишечных анастомозов подчеркивают D. Brief и соавт. (1983); J. Hoffman и соавт. (1984); Р. Могап и соавт. (1985). С тезисом о большей радикальности расширенных операций не согласен L.-P. Doutre (1981), который показал, что 5-летняя выживаемость после гемиколэктомии и сегментарной резекции одинакова, а послеоперационная летальность выше при гемиколэктомии.
Следует отметить, что среди причин хороших исходов таких операций Г. В. Пахомова и соавт. (1986) придают важное значение опорожнению и промыванию тонкой кишки через двухпросветный силиконовый зонд большого диаметра, который проводят перорально через всю тонкую кишку до илеоцекального угла (тотальная закрытая интубация тонкой кишки). Интраоперационное орошение толстой кишки при ее непроходимости позволило N. Koruth и соавт. (1985) выполнять резекцию кишки с первичным анастомозом.
Операции типа Микулича, Грекова, которые раньше применяли при раке сигмовидной ободочной кишки с непроходимостью, оставлены вследствие их нерадикальности и высокой послеоперационной летальности [Виноградова О. В. и Петров Б. А., 1966; Александров Н. Н. и др., 1980].
В случаях развития кишечной непроходимости при неудалимой опухоли толстой кишки возникает необходимость выполнения разгрузочных операций. У таких больных надо стремиться к формированию обходных анастомозов. Наложение наружного калового или, тем более, кишечного свища при IV стадии рака значительно омрачает последние дни жизни таких больных. Надо иметь очень веские основания для отказа от внутреннего межкишечного свища в пользу наружной колостомы. Только техническая невозможность вследствие распространения злокачественного процесса или выраженный общий перитонит могут служить таким основанием.
Результаты
Результаты лечения этих больных остаются плохими. Летальность после операции с удалением опухоли колеблется от 4,1 % [Булынин В. И. и др., 1984] до 58,6 % [Нестеренко Ю. А. и др., 1977]. По данным большинства хирургов, послеоперационная летальность в этой группе больных составляет 25—35 % . По данным Н.Н.Александрова и соавт. (1980), из 133 больных, которым выполнена операция с удалением опухоли, умер 31 (23,3%). По данным, из 49 больных раком толстой кишки с обтурационной непроходимостью операции с удалением опухоли выполнены у 32, с летальным исходом у 4 (12,5 %) (табл.).
Определить влияние на послеоперационную летальность характера выполненного вмешательства трудно, так как выбор операции зависит от выраженности клинической картины. При раке правой половины ободочной кишки Н. А. Яицкий (1981) получил одинаковые результаты после одномоментной правосторонней гемиколэктомии (летальность 10 %) и при илеотрансверзоанастомозе с последующей, через 2—3 нед, гемиколэктомией (летальность 9,4 %).
По данным отечественных авторов из 276 больных, которым на высоте кишечной непроходимости выполнена одномоментная правосторонняя гемиколэктомия, умерло
Таблица. Летальность после операций с удалением опухоли
Характер операций | Всего больных | Из них умерло |
Правосторонняя гемиколэктомия | 2 |
|
Правосторонняя гемиколэктомия с илеостомией | 1 | — |
Операция Гартмана | 21 | 4 |
Левосторонняя гемиколэктомия по Гартману | 2 | — |
Резекция сигмовидной ободочной кишки с первичным анастомозом | 2 | — |
Резекция сигмовидной ободочной кишки с трансверзостомой | 1 | — |
Резекция поперечной ободочной кишки с цекостомой | 1 | — |
Операция Цейдлера — Шлоффера | 1 | — |
Брюшно-промежностная экстирпация | 1 |
|
63 (22,8 %). В группе больных, которым предварительно выполняли разгрузочные операции (цекостома, илеотрансверзоанастомоз), а потом гемикол-эктомии, по сборной статистике трех хирургов, из 114 умер 21 (18,4 %). Различия, как видно, небольшие и статистически недостоверные, хотя в первой группе у разных авторов летальность колебалась от 10 до 37,5 %, а во второй — от 5 до 29 %.
При раке левой половины ободочной кишки и раке прямой кишки, осложненных обтурационной непроходимостью, большинство хирургов применяют операции с удалением опухоли на первом этапе и выведением на кожу одного или обоих концов кишки [Затевахин И. И. и др., 1984; Сумин В. В. и др., 1984; Панченков Р. М. и др., 1985; Day К. et al., 1984; Vigder L. et al., 1985]. По сборным сведениям отечественных авторов, из 429 больных после таких операций умерло 95 (22, %), хотя у отдельных хирургов летальность колебалась от 0 до 58,6 %.
Первичные резекции пораженного сегмента левой половины ободочной кишки с анастомозом выполняют редко, но летальность при них незначительно повышается, что можно объяснить тщательным отбором больных. Так, по данным Н. А. Яицкого (1981), из 126 больных, радикально оперированных по поводу рака левой половины ободочной кишки с обтурационной непроходимостью, только у 20 (15,9 %) выполнена резекция кишки или левосторонняя гемиколэктомия с восстановлением проходимости кишки с одним (5 %) летальным исходом. Однако, по данным Ю. А. Башкова (1973), А. И. Богатова и соавт. (1976), Н.Н.Кузнецова (1978), из 35 таких больных умерло 19 (54,3 %).
Удовлетворительные послеоперационные результаты получили хирурги, применявшие субтотальную или тотальную колэктомию при обструктивном раке левой половины ободочной кишки. С. Morales и соавт. (1981) сообщили о выздоровлении всех 8 больных после таких операций. По данным других авторов умерло: 2 больных после 11 операций [Пахомова Г. В. и др., 1985]; один из 16 оперированных больных.
Большинство хирургов получали лучшие послеоперационные результаты в группе больных, у которых консервативная терапия оказалась эффективной и они были оперированы в плановом порядке, после подготовки больного и толстой кишки к операции. В. Л. Маневич и А. В. Богданов (1984) после радикальных плановых операций отметили летальные исходы у 6,7 % больных, после радикальных экстренных — у 17 %. По данным Г. Г. Серочкина (1985), эти цифры составляли соответственно 27,6 и 47,2 %, по сообщению Н. Umpleby и соавт. (1984) — 10 и 23 %.
В группе больных, экстренно оперированных, показатели послеоперационной летальности во многом зависят от срока, прошедшего после госпитализации [Ганичкин А. М. и др., 1984; Murat J. et al., 1986]. Настойчивое повторное проведение консервативных мероприятий, которые дают только кратковременный эффект, приводит к задержке необходимой операции и ухудшению непосредственных результатов. По данным В. Г. Рябцева и соавт. (1982), среди больных с осложненными формами рака толстой кишки, оперированных в первые 6 ч после госпитализации, умерло 15,9 %, а оперированных позже 24 ч — 80,8 %.
Данные также подтверждают необходимость более раннего хирургического вмешательства при установлении правильного диагноза. Так, среди оперированных на 2—7-е сутки после поступления умерло 16,1 %, а из оперированных в более поздние сроки — 24,5 %.
На непосредственные исходы оперативного вмешательства Оказывает влияние и распространенность злокачественного процесса. По нашим данным умерло 2 человека из 24 после радикальных операций и 2 из 8 после паллиативных резекций.
Непосредственные результаты оперативного лечения ухудшаются у больных пожилого возраста и при наличии у них тяжелых сопутствующих заболеваний. В. П. Сажин и соавт. (1984) ставят в зависимость от возраста характер выполняемой операции. Так, у больных в возрасте до 60 лет при поступлении их в ранние сроки производят радикальное удаление опухоли с первичным анастомозом. У больных старше 60 лет при тех же условиях выполняют двухэтапную операцию с ликвидацией непроходимости в первую очередь. По данным, средний возраст больных, выживших после радикальных операций, составил 56,7 года, а среди умерших — 63 года.
Некоторые авторы подчеркивают зависимость уровня послеоперационных результатов от опыта и квалификации оперирующего хирурга [Cerdan М. et al., 1982; Almeida de A. et al., 1985]. По наблюдениям L. Fielding и соавт. (1979), летальность после операций, выполняемых старшими хирургами-консультантами, составила 12 %, а общими хирургами — 31 %, причем исходы операций у общих хирургов значительно ухудшаются при операциях, выполняемых в ночное время.
Таким образом, на уровень послеоперационной летальности оказывают влияние многие факторы. По нашим данным, наиболее важными из них являются состояние больного до операции, сроки оперативного вмешательства и правильный выбор метода операции. Придерживаются принципиальных положений:
1) операцию при раке толстой кишки с обтурационной непроходимостью следует выполнять в ранние сроки, как только установлен правильный диагноз;
2) во всех случаях надо стремиться удалить опухоль на первом этапе операции;
3) при раке правой половины ободочной кишки допустимо выполнение одноэтапной радикальной операции с илеотрансверзоанастомозом. Однако при тяжелом состоянии больного и измененной подвздошной кишке от анастомоза лучше отказаться и закончить операцию наложением илеостомы;
4) при раке левой половины ободочной кишки и верхних отделов прямой кишки операцией выбора следует признать резекцию пораженного сегмента по Гартману.